欢迎光临吉康旅!
寻求组合,放疗效果更灵敏,远距离效果更显着。
11 月是全球肺癌宣传月。为普及肺癌治疗知识,帮助广大临床医生更好地了解最新前沿动态,医学界特意采访了国内肿瘤领域的中青年专家系列。邀请他们从个人专业角度,就肺癌热点问题和未来治疗方向分享自己的看法和展望。
本次受邀采访的专家是复旦大学附属肿瘤医院放疗科朱正非教授。一起学习吧。
朱正非教授
1
肺癌的发病率和死亡率在世界和中国都排名第一 是的,它受到了很多关注。在肺癌的众多热门话题中,您最感兴趣的是哪些?
朱正非教授:
其实肺癌领域有很多热点,包括其他实体瘤和血液肿瘤。其中最热门的就是免疫疗法。
免疫疗法是治疗方法和策略的改变。过去,传统的靶向药物治疗、化疗等抗肿瘤方法都是针对肿瘤细胞本身。但是肿瘤很狡猾,针对肿瘤本身的治疗通常很快就会产生耐药性。免疫疗法是通过增强免疫系统对肿瘤细胞的识别和杀伤作用来发挥抗肿瘤作用的,这是非常不同的。另一方面,免疫细胞具有记忆,当肿瘤细胞再次出现在体内时,可以再次被激活。
事实上,免疫疗法是一个古老的东西。不同的是,近年来取得了很大进展,具有临床意义。特别是免疫检查点抑制剂PD-1单克隆抗体和PD-L1单克隆抗体的出现,开辟了免疫治疗的新天地。作为一名放射治疗医师,我最感兴趣的是免疫治疗和放射治疗的结合。而在我目前看到的一些病例报告中,确实观察到免疫联合放疗的远距离效应显着提高了患者的生存率。
那么什么是远端效应?广义的远端效应是指局部辐射对整个生物体的影响。近年来,远处效应的定义主要是指肿瘤局部放疗后远处转移灶的自发消退。有证据表明,远距离效应的产生与免疫系统密切相关。
放疗杀死肿瘤细胞后,会导致肿瘤抗原的暴露和释放,从而激活外周T细胞识别并激活全身免疫系统。然而,不可避免的是,肿瘤细胞也会通过一些免疫修饰来逃避免疫捕获。此时,放疗联合免疫疗法很有可能取得意想不到的治疗效果。早在 1950 年代,远程效应就已经被发现。随着免疫疗法的应用,放疗与免疫结合再次被带入高度普及,成为一个值得探索的方向。
2015 年发表的一项研究发现,粒细胞-巨噬细胞集落刺激因子 (GM-CSF) 联合放疗可显着增加癌症患者的远距离效应比例。在 41 例多病灶的晚期实体瘤患者中,最终发现超过 20% 的患者有远处影响。 GM-CSF是一种促进树突状细胞(一种专职抗原呈递细胞)成熟的药物,在一定程度上代表了患者的免疫状态。
2
在刚刚结束的WCLC和ESMO会议上,也发布了肺癌领域的几项重要研究。你最关心哪些?
朱正非教授:
就个人而言,我最关心的是今年世界肺癌大会(WCLC)上公布的总生存期(OS)结果。该研究是一项随机、双盲、安慰剂对照、大规模、多中心 III 期临床研究,旨在评估在同时使用铂类药物后未出现疾病进展的局部晚期非小细胞肺癌(III 期)患者放化疗巩固治疗的疗效。
我们知道,对于不能手术的局部晚期,多年来,尽管放化疗技术有所进步,但局部晚期的整体疗效并没有太大的提高。半个世纪前,仅传统放射治疗就可以带来 10 个月的中位 OS。经过半个世纪的努力,今天,没有联合免疫的同步放化疗可以达到25个月的中位OS。
该研究的无进展生存期(PFS)结果在去年的ESMO会议上首次公布,并同步发表在NEJM[1]上,引起全球关注。结果表明,局部晚期不可切除患者的PFS显着延长,PFS几乎是安慰剂的3倍(16.8个月vs.5.6个月)。
在今年的 WCLC 会议上,该研究再次更新了 OS 结果,结果也发表在 NEJM[2] 上。两条生存曲线从一开始就明显分开,安慰剂组的中位 OS 为 28.7 个月,尚未达到。这是第一个证明同步放化疗后维持治疗可以为局部晚期不可切除的III期疾病患者带来生存获益的研究,具有重要意义。
当然,研究结果出来后,我们还需要思考优化的可能性,比如PD-1/PD-L1单克隆抗体是选择巩固治疗还是诱导治疗?还是直接与同步放化疗一起使用?以及最合适的PD-1/PD-L1单克隆抗体治疗多长时间(研究中选择治疗1年)?
另一方面,仅接受同步放化疗的局部晚期患者的五年生存率也接近30%。也就是说,我们需要进一步细化治疗人群,筛选出不能接受PD-1/PD的患者。 - 接受L1单克隆抗体治疗的患者和需要治疗的患者。
3
抗血管生成靶向药物是未来晚期肺癌精准医疗实施的重要组成部分。您认为抗血管生成靶向药物在联合治疗中的作用是什么?
朱正非教授:
目前抗血管生成药物主要有两种,一种是与人血管内皮生长因子(VEGF)结合并阻断其生物学活性的单克隆抗体,如贝伐单抗;以及靶向抗血管靶点的小分子酪氨酸激酶抑制剂(TKI)。
我们知道,将军中有将军,也有才能。抗血管生成单克隆抗体就像是“一般人才”。在我们能看到的所有临床试验设计中,或有阳性结果的临床试验中,抗血管生成单克隆抗体与其他治疗方法相结合,包括联合化疗、联合靶向等。小分子TKIs问世后,我们发现,除联合用药外,单药使用还可延长患者的PFS和OS时间,但主要用于后期治疗。

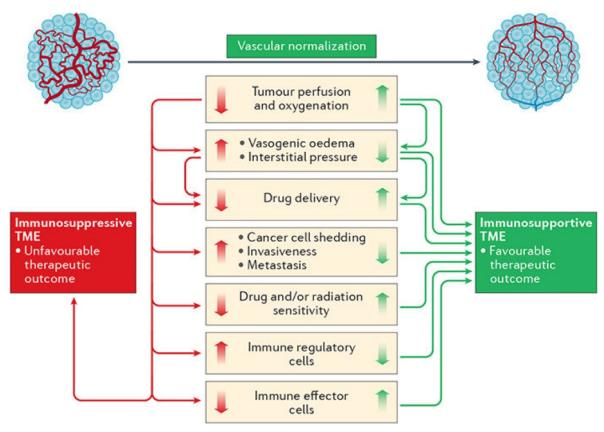
一般情况下,抗血管生成疗法不能作为治疗肿瘤的方法,必须与其他抗肿瘤手段相结合。但它确实延长了患者的生命,提高了他们的生活质量。事实上,我认为抗血管生成药物与其他治疗相结合时,可能更多地利用血管正常化的机制,而不是抑制肿瘤血管生成。
你为什么这么说?抗血管生成药物的作用与剂量密切相关。在高剂量时,它发挥抗血管生成作用;在低剂量下,其作用是使血管正常化。血管正常化的意义在于局部药物浓度变高。此外,当抗血管生成治疗与免疫治疗相结合时,血管正常化还可以促进活化 T 细胞在呈递过程中产生更好的全身免疫反应。此外,血管的正常化也使肿瘤对放化疗更加敏感。因此,在联合治疗中,可能的抗血管生成药物的剂量需要进一步探索。
目前,在抗血管生成药物的联合治疗中,在晚期野生型患者中主要与化疗联合,三线及以上抗血管生成TKI单药治疗可获得临床证据。
4
科学研究证实,肿瘤的发生发展不仅与肿瘤细胞本身的增殖有关,周围“微环境”的变化也是一个重要因素。您对抗肿瘤治疗中的“平衡肿瘤微环境”理论有何理解?在您看来,未来抗血管生成靶向药物的发展方向是什么?
朱正非教授:
平衡肿瘤微环境一定非常重要。在整个肿瘤治疗过程中,除非是非常早期,否则只需要对肿瘤进行根治性治疗;对于晚期患者,肿瘤杀伤不仅要关注肿瘤本身,还要通过改变肿瘤微环境来抑制肿瘤生长。
其实上面提到的抗血管生成药物治疗和免疫治疗也是针对肿瘤微环境,要么抑制肿瘤血管使其无法获取营养,要么提高患者免疫力,降低免疫力。抑制的可能性。这些观念和观念的转变最终给患者带来了好处。
对于抗血管生成靶向药物的发展方向,我认为一定是一个组合。如果单独使用,由于肿瘤血管生成迅速,耐药性也很快发生,而且与免疫疗法不同,它没有记忆。所以我个人的看法是,如果后面的药物选择不多,可以在肿瘤负荷比较小的时候使用,可能会带来更多的好处。
但是对于那些二线和三线患者,抗血管生成药物也可以选择,因为没有指南和标准推荐药物。目前抗血管生成药物的临床研究大多是从后线到前线。
在一线组合方面,在今年 ASCO 会议上发表的 150 项研究中发表了中期 OS 结果,该研究随后发表在 NEJM [3] 上。 150研究是晚期非鳞状细胞癌一线治疗的随机对照III期临床试验,比较联合化疗±贝伐单抗和化疗+贝伐单抗的疗效和安全性。
研究设置+化疗组(A组)、+化疗+贝伐单抗组(B组)和贝伐单抗+化疗组(C组)。结果显示,B组患者OS明显高于C组(HR=0.78,P=0.016),OS无显着差异A组和C组之间(HR=0.016)). 0.88, P=0.204). 也就是说,组合贝伐单抗+化疗可显着改善未治疗晚期非鳞癌患者的OS,且安全性可控。
这是一个非常豪华的四药组合(+紫杉醇+卡铂+贝伐单抗)。一是做加法,二是做减法。在一线治疗中,特别是在寻找标准治疗的过程中,肯定是要做加法的。这项研究确实让我们看到了非常好的效果,而且毒副作用是可以忍受的,以后会有适合的人。
5
在您感兴趣的领域,您可以向大家介绍哪些研究或成果?
朱正非教授:
一方面,放疗和免疫的结合是我的主要关注点。首先,免疫疗法通过调动人体内的免疫攻击能力来发挥抗肿瘤作用,就像雷达定位一样,可以帮助T细胞识别并引导迁移到肿瘤细胞进行攻击。现在的问题是,如何优化免疫疗法?早期患者会不会有更好的效果,联合手术,联合放疗等药物治疗是否有优化空间?
另外,对于寡转移患者,局部治疗如何才能更好地发挥作用? 2016年发表了晚期寡转移放疗的II期随机对照临床研究[4]。入组患者包括接受标准一线治疗3个月以上无疾病进展的驱动基因阴性患者、EGFR突变阳性患者和ALK重排患者。
这些患者被随机分为两组,一组接受积极的局部治疗以根治,包括手术和放疗;第二组接受维持治疗,即驱动基因阴性患者接受常规化疗,EGFR突变阳性患者接受厄洛替尼,ALK重排患者接受类固醇。佐替尼。
最终结果显示,与维持治疗相比,接受主动局部治疗的患者 PFS 显着延长(11.9 个月 vs.3.9 个月),也就是说,局部巩固治疗可以延长出现新转移的时间。当然,对于寡转移性肿瘤的积极干预似乎可以延长PFS,那么患者的OS也会改善吗?
今年,美国放射肿瘤学会 ( ) 进一步报道了 OS 结果,结果非常惊人。与维持治疗17个月的OS相比,积极局部治疗组的OS显着延长至41.2个月,获益非常显着,这是在没有免疫治疗干预的情况下。未来,如果加入免疫疗法,可能会有更大的生存获益空间。
大多数后来,抗血管生成疗法和放射疗法的结合也是我的重点。放射治疗本身具有氧气作用。在杀死肿瘤时,一方面直接破坏细胞的DNA。另一方面,它也会产生氧自由基,对肿瘤细胞的再次杀伤起到间接的作用。因此,缺氧的肿瘤细胞对放疗不敏感。放疗联合小剂量抗血管生成药物可使肿瘤血管正常化,在一定程度上丰富缺氧肿瘤,从而提高放疗疗效。
未来,抗血管生成疗法联合免疫疗法和放射疗法也是一个潜在的研究方向。
专家简介
朱正非教授
朱正非,复旦大学附属肿瘤医院,肿瘤学博士,放射治疗副主任医师,硕士生导师。中国临床肿瘤学会(CSCO)青年委员会常委、中国临床肿瘤学会(CSCO)非小细胞肺癌专委会委员、肺癌放疗组成员中国抗癌协会肿瘤专业委员会、中国抗癌协会肺癌专业委员会青年委员会、上海市医学会放射治疗专业委员会青年委员会、国际癌症协会会员肺癌研究()。
免责声明: 本站关于疾病和药品的介绍仅供参考,实际治疗和用药方案请咨询专业医生和药师。

微信扫码◀
免费咨询电话