欢迎光临吉康旅!
本文原文发表于《中国医学杂志》,第 1 期。56,第 4 期,第 352-356 页
卵巢癌是妇科常见的恶性肿瘤,起病隐匿,早期患者症状体征不明显,尚无有效筛查手段。超过 70% 的患者被诊断为晚期。尽管探索了新的治疗方法,他们还是死了。发病率仍是妇科肿瘤中最高的。适时的细胞减灭术+铂类化疗加或不加靶向维持治疗已成为卵巢癌初始治疗的标准模式,但近70%的患者3年内仍会复发,治疗之间没有间隔。时间逐渐缩短,最终死亡。靶向治疗是指利用单克隆抗体或小分子化合物特异性干扰肿瘤细胞的分子靶点达到抗肿瘤目的,主要包括抗血管生成治疗、聚腺苷酸二磷酸核糖聚合酶(poly ADP-,PARP)抑制剂治疗和免疫检查点抑制剂治疗。近年来,靶向治疗已广泛应用于卵巢癌的治疗,包括维持治疗和线后化疗。
1. 抗血管生成药物
血管生成与肿瘤的生长、扩散和转移密切相关,主要涉及的因素有血管内皮生长因子(VEGF)、血小板衍生生长因子(PDGF)、血管生成素-Tie2受体和成纤维细胞生长因子(FGF)等,针对上述因素对抗血管生成是肿瘤靶向治疗的重要方面之一。
1.1贝伐单抗 贝伐单抗是一种靶向 VEGF 的单克隆抗体。多项临床研究表明,其联合化疗在卵巢癌的一线或复发治疗中比单独化疗更有效。
1.1.1初始治疗和维持治疗研究表明,与对照组(单独化疗)相比,患者(化疗联合贝伐单抗+贝伐单抗维持)的mPFS延长2.4个月,风险降低13%复发或死亡(19.8 月 vs 17.4 月,HR:0.87,P=0.04),高风险亚组患者(包括 IV 期和 III 期未手术和未手术达到 R0)将 mPFS 延长 5.5 个月,并将复发或死亡风险降低 27%(16.0 vs 10.May, HR:0.73,P0.05),可能与组间交叉及其他治疗因素有关。
1.1.2 卵巢癌复发后的治疗 肿瘤在满意的减瘤手术和定期充分的化疗后达到临床完全缓解的证据称为复发。初始铂类治疗后达到完全缓解后≥6个月的复发称为铂敏感复发,
由于组间交叉,中位 OS 没有显着延长。亚组分析显示,紫杉醇每周治疗联合贝伐单抗组的生存获益最大。由于组间交叉,中位 OS 没有显着延长。亚组分析显示,紫杉醇每周治疗联合贝伐单抗组的生存获益最大。
贝伐单抗的常见毒性包括高血压、蛋白尿、血栓栓塞风险增加和胃肠道毒性。使用贝伐单抗时,有动脉血栓栓塞病史、糖尿病或年龄较大的患者需要动态监测血压 贝伐单抗应谨慎用于 >65 岁的患者和易患血管疾病的患者(例如,心脏支架手术史)。
1.2 小分子酪氨酸激酶抑制剂
是一种口服 VEGF 受体和酪氨酸激酶抑制剂,在许多复发性 EOC 的研究中显示出抗肿瘤活性。是一项铂敏感复发性卵巢癌的III期RCT,其mPFS在化疗联合西地尼布+西地尼布维持治疗中显着改善,分别为11.0个月和8.7个月(P
是一种口服多靶点激酶抑制剂,在复发性卵巢癌患者的 II 期研究中显示出有希望的单药治疗活性。AGO-联合帕唑帕尼治疗铂类耐药/难治性卵巢癌和一线化疗后维持帕唑帕尼的研究发现,虽然帕唑帕尼延长了 PFS 时间,但中位 OS 没有改善。AGO-OVAR 16 研究中对东亚患者的分析显示,帕唑帕尼组的 mPFS 较短。治疗组的 4 级不良事件比对照组更常见,包括中性粒细胞减少、疲劳、白细胞减少、高血压、AST 和 ALT 升高以及贫血。由于这两个原因,NCCN指南不再推荐帕唑帕尼用于卵巢癌初步治疗后的维持治疗,

阿帕替尼是国产小分子TKI,通过选择性结合抑制肿瘤组织血管生成。阿帕替尼单药治疗多线治疗失败的复发性卵巢癌患者的II期单臂试验,ORR为41.4%,mPFS为5.阿帕替尼/天1个月,mOS为1< @4.5个月,小剂量阿帕替尼/)也能达到类似疗效,不良反应少,ORR为3<@4.6%,mPFS为<@4.0个月,mOS为25.33 个月。一项针对铂类耐药复发/铂类难治性卵巢癌患者的 II 期研究表明,阿帕替尼联合依托泊苷治疗铂类耐药/铂类难治性卵巢癌有效,ORR 为 54%,毒性可耐受,有进行 III 期研究的一定前景。
安罗替尼是我国自主研发的又一新型多靶点TKI。回顾性研究表明,安罗替尼对铂类耐药卵巢癌多线治疗后具有良好的疗效和良好的耐受性。. II期试验证实,安罗替尼对铂类耐药复发/难治性卵巢癌患者的ORR为35.7%,且尚未达到mPFS,因此安罗替尼对铂类耐药复发/难治性卵巢癌具有耐药性. 对卵巢癌患者有一定疗效。根据目前的数据,安罗替尼在铂类耐药复发/难治性卵巢癌的临床应用中具有明显的潜力。
2.PARP 抑制剂
聚 ADP-核糖聚合酶 (PARP) 抑制剂通过“合成致死”效应阻断肿瘤细胞自身的 DNA 修复而发挥作用。常用的PARP抑制剂有奥拉帕尼、尼拉帕尼和卢卡帕尼。
2.1奥拉帕尼是2014年FDA批准的第一个临床PARP抑制剂。2018年8月,奥拉帕尼获得中国国家药品监督管理局(NMPA)批准用于铂敏感复发性卵巢癌的维持治疗。2019年12月,奥拉帕尼获批作为BRCA突变晚期上皮性卵巢癌、输卵管癌或原发性腹膜癌患者的一线维持治疗。
2.1.1一线维持研究评估奥拉帕尼单药治疗与安慰剂相比作为BRCA突变卵巢癌患者一线维持治疗的疗效和安全性,ESMO 2020最新5年随访结果公布。奥拉帕尼组的mPFS长达56个月,使疾病进展或死亡的风险降低了67%,而安慰剂组的mPFS为13.8个月(HR=0. 33, 95%CI: 0.25~0.43, P<0.001).根据这个结果,奥拉帕里跃居卵巢癌一线维持治疗行列.
2.1.2 二线维持治疗首次证明PARP抑制剂对铂类敏感复发性卵巢癌的疗效,奥拉帕尼组和安慰剂组的无进展生存期分别为< @8.4 个月和 <@4.8 个月 (HR=0.35, 95% CI: 0.25~0.49, P<0.00 1).亚组分析显示,在 BRCA 突变患者中,奥拉帕尼组和安慰剂组的 mPFS 分别为 11.2 个月和 <@4.3 个月(HR=0.@ >18,95%CI:0.10~0.31, P
2.1.3 奥拉帕尼和单药化疗(紫杉醇、拓扑替康、聚乙二醇化脂质体多柔比星或吉西他滨)的后期治疗。数据显示,奥拉帕尼单药治疗显着提高患者的客观缓解率(ORR)(72.2% ∶ 51.4%),延长PFS时间(11.4%) )。@3.4 个月:9.2 个月),奥拉帕尼组在 ORR 和 PFS 方面取得了具有统计学意义和临床意义的改善 [19]。本研究将奥拉帕尼用于既往接受过三线或以上含铂化疗方案的BRCA突变铂耐药复发性卵巢癌患者,ORR达到31.1%。
奥拉帕尼耐受性良好,最常见的不良反应是恶心、疲劳、呕吐和贫血。奥拉帕尼主要由酶代谢。因此,服用奥拉帕尼时不建议同时使用强效抑制剂(如伊曲康唑、克拉霉素、酮康唑、伏立康唑等)或中度抑制剂。(如阿瑞匹坦、环丙沙星、克唑替尼、氟康唑、伊马替尼等)。
2.2尼拉帕尼 2019年12月,中国国家药品监督管理局批准尼拉帕尼用于铂敏感复发性卵巢癌的维持治疗。
2.2.1 一线治疗研究包括尼拉帕尼作为初始治疗后的单药治疗初始细胞减灭后未达到 R0 的卵巢癌患者。亚组分析显示,使用尼拉帕尼使 BRCA 突变患者的复发或死亡风险降低了 60%,HRD 阳性/BRCA 野生型患者和 HRD 阴性/BRCA 野生型患者降低了 50%。%。
2.2.2 二线及以上治疗NOVA研究,观察尼拉帕尼治疗铂类敏感复发性卵巢癌患者的疗效和安全性。在 BRCA 突变组中,尼拉帕尼和安慰剂的 mPFS 分别为 21 个月和 5.5 个月(HR=0.27, 95%CI: 0.17~ 0. 41, P<0.001).在BRCA野生型/HRD阳性患者中,mPFS分别为12.9个月和3.8个月(HR= 0.38, 95%CI: 0.24~0.59, P<0.001). BRCA 野生型/HRD 阴性患者 mPFS 时间延长3.1个月(6.9个月:3.8个月),复发或死亡风险降低42%(HR=0.58, 95% CI:0.36~0.92,P=0.022< @6)。即无论患者是否有BRCA突变,应用尼拉帕尼都会使患者受益。

II期临床试验研究评估了尼拉帕尼在接受多线(至少3线或以上)HRD阳性治疗的铂类敏感患者的疗效,尼拉帕尼治疗后的客观缓解率(ORR)为27%,疗效持续时间超过9个月,BRCA基因突变患者的疗效持续时间更长。
具有特定的毒性,如 3/4 级血小板减少症,可通过根据患者体重和基础血小板计数准确选择初始剂量来降低;3/4 级高血压,可在需要时通过监测血压来监测 开始适当的治疗。与其他药物不同,尼拉帕尼对细胞色素 P450 酶没有影响,并且不太可能与伴随药物发生相互作用。
3. 卢卡帕利
尚未获得中国国家药品监督管理局批准用于治疗卵巢癌。对接受 治疗的铂敏感复发性卵巢癌患者的研究表明,中位无进展生存期比安慰剂组长 5.4 个月。亚组分析显示,BRCA 突变组的中位无进展生存期为 16.6 个月,安慰剂组为 5.4 个月(HR=0.23, 95 %CI < @0.16 ~ 0.34, P < 0.0001) ; 同源重组缺陷阳性/BRCA 野生型组的中位无进展生存期为 9.@ >7个月,安慰剂组5.4个月(HR=0.44, 95%CI 0.29~0.66, P<0.000< @1); 该试验证实,无论 BRCA 基因状态或是否存在同源重组缺陷,PARP 抑制剂在对铂敏感的复发性卵巢癌患者中均具有临床疗效。作为亚组分析的基础,通过盲法独立中央审查评估是否存在大的残留病灶(> 2 cm)。对于大块病变, 的维持治疗可使患者受益。该试验证实,无论 BRCA 基因状态或是否存在同源重组缺陷,PARP 抑制剂在对铂敏感的复发性卵巢癌患者中均具有临床疗效。作为亚组分析的基础,通过盲法独立中央审查评估是否存在大的残留病灶(> 2 cm)。对于大块病变, 的维持治疗可使患者受益。
最常见的 3 级不良事件是贫血、丙氨酸氨基转移酶或天冬氨酸氨基转移酶升高,这两者都可以通过调整 剂量来监测和管理。
<@4. 免疫检查点抑制剂
免疫治疗已成为多种肿瘤的靶向治疗,包括免疫检查点抑制剂、过继性T淋巴细胞治疗等。肿瘤细胞通过PD-1、PD-Lg-1等免疫检查点进行免疫逃避,因此PD-1/PD -Lg-1通路抑制剂与其他靶向抑制剂联合治疗卵巢癌成为研究热点。目前的临床研究结果表明,免疫治疗对卵巢癌的治疗效果不佳,但与其他靶向药物联合治疗卵巢癌具有良好的前景。
是一种程序性死亡蛋白-1 抑制剂。经过37.8个月的随访,研究发现派姆单抗在复发性高级别卵巢癌中表现出一定的活性。全人群客观缓解率8.5%,所有亚组均有缓解病例。其中程序性死亡蛋白配体-1高表达的复发性卵巢癌患者疗效较好,客观缓解率尚可。高达 18.2%。
5. 其他靶向治疗
5.1 Wee1 抑制剂 Wee1 是一种酪氨酸激酶,可磷酸化 CDC2 并使 G2 检查点正常发挥功能所必需的 CDC2/复合物失活。MK-1775 是一种有效的 Wee1 抑制剂,与卡铂联合治疗 p53 突变的铂类耐药疾病具有良好的活性。最常见的毒性是骨髓抑制、疲劳、腹泻、恶心和呕吐。
5.2 叶酸受体抑制剂 叶酸循环是维持细胞快速生长所需的基本代谢反应,在嘌呤和胸腺嘧啶的生物合成中起关键作用,是 DNA 合成、修复和甲基化的必要途径。一项初步 II 期研究评估了在铂敏感的复发性卵巢癌化疗后将叶酸受体抑制剂法利他赛添加到维持治疗中,显示出良好的活性和总体反应率。然而,在随后的 III 期试验中,改善并不明显。
6. 结合靶向治疗
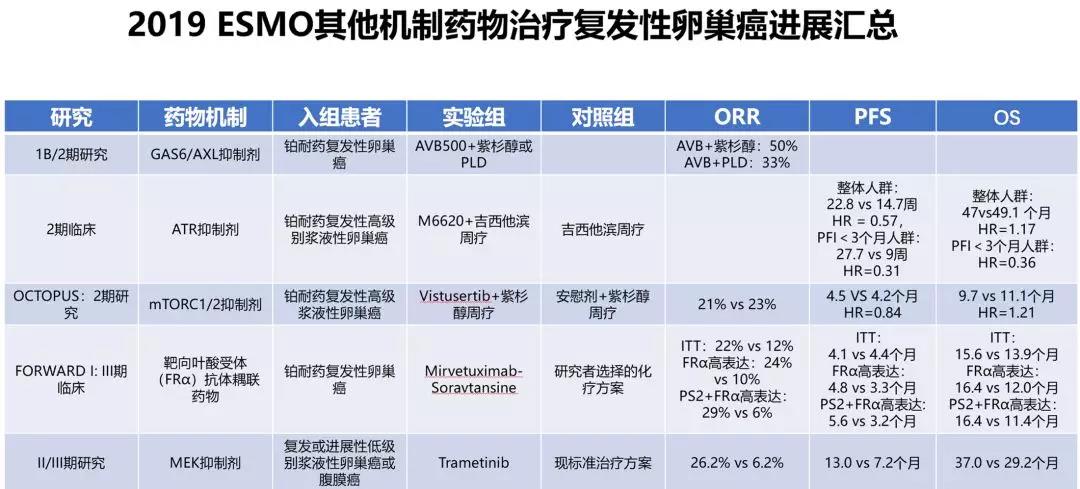
结果显示,联合治疗组的无进展生存期显着提高,客观缓解率为80%。对于具有 BRCA 野生型和 BRCA 突变状态且 BRCA 突变状态不明确的患者,联合治疗组的无进展生存期也得到了延长。与 相比,该试验将铂敏感受试者随机分配到 和贝伐单抗联合 加贝伐单抗显着改善中位无进展生存期(分别为 11.9 个月和 5.5 个月)。
6.2 PARP抑制剂联合免疫检查点抑制剂尼拉帕尼联合派姆单抗维持治疗对铂类耐药复发/难治性卵巢癌患者的疗效客观缓解率为18%,疾病控制率为 65%。疗效可能与基因突变状态无关。
6.3 抗血管生成药物与叶酸受体抑制剂的联合应用 叶酸受体靶向抗体米妥昔单抗联合贝伐单抗治疗含铂治疗状态未知的复发性卵巢癌患者 II 期临床研究表明,无论由于铂类药物的敏感性,米妥昔单抗联合贝伐单抗表现出良好的客观缓解率和耐受性,尤其是对于FRα高表达的肿瘤患者,客观缓解率为64%,患者耐受性良好,不良事件可控。
6.4 PARP抑制剂、抗血管生成药物和免疫检查点抑制剂联合应用治疗非BRCA突变铂敏感复发性卵巢的试验研究结果显示,三药联合组表现出更高的疗效。 24 周疾病控制率(77.4% 和 28.1%)和更长的中位无进展生存期 III 期(1<@4.7 个月和5. 5个月),该方案现已用于一线维持治疗的III期临床研究。
在精准医疗时代,卵巢癌的治疗涉及多个临床、生物学、遗传和免疫通路,选择合适的治疗方法取决于多种因素,包括无铂间隔、组织学、分子特征、BRCA或同源 重组缺陷的表达、既往化疗次数、症状和疾病表现等。抗血管生成治疗和PARP抑制剂的使用改变了卵巢癌的治疗模式,在一线维持治疗和卵巢癌的后线治疗,但含铂化疗仍是目前治疗的基础。靶向单药联合化疗的研究仍在进行中,
专家简介
姜杰,山东大学齐鲁医院妇产科综合治疗病房主任,主任医师,博士生导师,中国研究型医院协会妇产科专业委员会化疗组副组长,妇科微创宫腔镜专业委员会中国医师协会委员会委员,学术组成员,中华预防医学会生殖健康分会常务理事,中国妇女儿童协会宫腔镜组常务理事,中国预防医学会副主任委员。山东省医学会妇科肿瘤专业委员会委员,山东省医学会妇产科专业委员会委员。
作者 | 马晓红姜杰
编辑 | 侯国立赵英
评论 | 宋坤
免责声明: 本站关于疾病和药品的介绍仅供参考,实际治疗和用药方案请咨询专业医生和药师。

微信扫码◀
免费咨询电话