欢迎光临吉康旅!
1、EGFR 目标
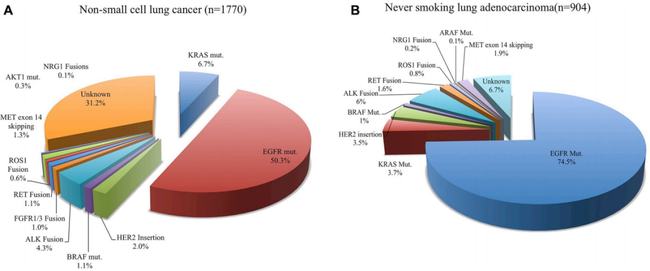
肺腺癌中EGFR基因突变的频率相对较高。非亚裔不吸烟者的频率为10-20%,而亚裔不吸烟者的频率约为40%。也有文献统计说50%。这就是为什么许多患者进行盲目测试的原因。易瑞沙和特罗凯也有效,因为频率几乎减半。EGFR 基因偶尔出现在鳞状细胞癌中,并且频率不是特别高。因此,鳞癌患者在盲目检测EGFR靶向药物时应谨慎,最好做基因检测以确定突变。山东省肿瘤医院介入科谢寅法
90%以上的EGFR基因突变发生在外显子19和外显子21的缺失。这两个突变位点适用于第一代EGFR靶向药物吉非替尼、厄洛替尼和埃克替尼。外显子19缺失和突变被称为罕见突变,例如,等。这些突变位点适合使用第二代靶向药物阿法替尼,它是EGFR和HER2的不可逆双重抑制剂。虽然临床研究表明,与吉非替尼相比,阿法替尼可以提高PFS和客观缓解率,但副作用更大。目前,阿法替尼的优势还在于EGFR的罕见突变位点,或Her2突变引起的耐药性。药物。
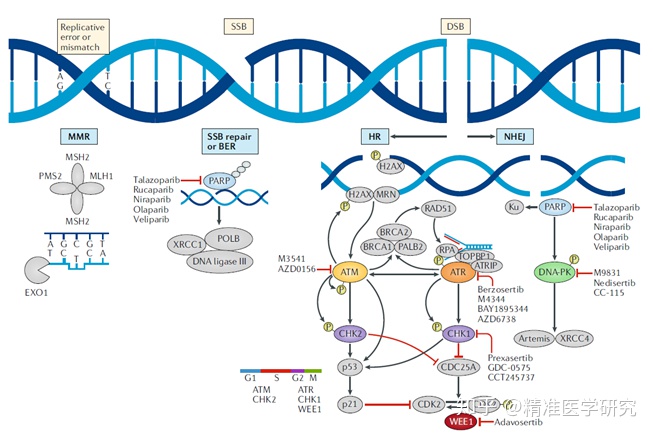
一般来说,靶向药物总是存在耐药性的问题。第一代EGFR靶向药物耐药的主要原因是EGFR基因的二次突变,即突变,频率为50-65%,适用于有突变的患者。靶向药物是奥希替尼(),临床阶段也有靶向药物(CO-1686)。当然,奥希替尼也会耐药。耐药的原因可能是EGFR基因突变。或者Her2,或c-MET扩增等。如果突变与突变在同一条染色体上,则称为顺势配置。目前还没有靶向药物。如果突变在不同的染色体上,即反式配置,
对于脑转移的EGFR患者,现有研究表明,如果能用靶向药物控制,就不用放疗,全脑放疗只有一次机会。如果病灶数量少且不超过3个,不能有针对性地控制,则使用伽玛刀。脑效应较好的靶向药物有特罗凯、达克替尼()等。癌变程度提醒,需要注意的是,在临床分期没有靶点且有突变的脑移植患者,建议选择。
2、ALK 融合
ALK融合基因于2007年被发现,一系列相应的靶向药物相继出现。目前有3代ALK靶向药物。最常见的是ALK基因第20外显子与EML4融合,其他融合伴侣基因TFG、KLC1等,目前已发现27种融合形式。因此,有必要确保在测试中详细说明这些融合位点。盖上盖子以避免漏检。ALK在非小细胞肺癌中的突变频率为2-7%,年轻的非吸烟者更容易发生这种基因突变。ALK 基因检测方法包括 FISH、免疫组织化学 (IHC) 和测序。一般来说,它与其他驱动基因是相互排斥的。
第一代ALK突变靶向药物是克唑替尼,2011年获批上市。克唑替尼有3个靶点:ALK、ROS1和C-MET。克唑替尼在 ALK 突变患者中的中位 PFS 约为 9.7 个月。克唑替尼耐药后,可使用第二代ALK抑制剂,主要有色瑞替尼()、艾乐替尼()、()和X-396,其中色瑞替尼和艾乐替尼已获批上市。
这些二代ALK抑制剂都有相应的临床试验。不同的第二代 ALK 抑制剂作用于不同的 ALK 耐药位点。因此,克唑替尼耐药后,检测什么是ALK耐药更敏感。位点对于选择合适的第二代 ALK 抑制剂非常有用。由于组织样本难以获得,使用数字 PCR 检测血液样本中 ALK 中这些常见的耐药位点将使许多患者受益。再次呼吁基因检测企业引起重视,尽快发展。
ALK的第三代靶向药物是PF-,可以抑制几乎所有导致克唑替尼耐药的耐药位点,靶向ALK和ROS1。最新研究发现,ALK突变也会导致PF耐药,但这个耐药位点可以在第一代克唑替尼中重复使用。
在入脑能力方面,艾乐替尼具有很强的入脑作用。研究表明,PF-和克唑替尼也有进入大脑的能力。
3、ROS1基因
ROS1基因的突变形式也是一种融合。非小细胞肺癌的突变频率为1-2%,多见于肺腺癌。目前,已鉴定出9种融合突变形式。ROS1基因检测的金标准是FISH,其他检测技术包括免疫组化和二代测序。具有 ROS1 突变的患者通常更年轻。
ROS1获批的靶向药物为克唑替尼,接受过化疗的患者中有72%接受了克唑替尼,中位PFS为19.2个月。克唑替尼对 ROS1 突变的患者也有耐药性。耐药的形式主要是激酶区域(CD74-ROS1)的继发突变。其他耐药病例有旁路激活,例如 c-KIT 或 KRAS 基因突变。,目前正在研究的其他ROS1靶向药物包括色瑞替尼、卡博替尼等。癌症程度需要提醒的是,ROS1靶向药物和ALK靶向药物并不完全重叠。例如,艾乐替尼对ROS1的作用并不理想,因此请随时参考数据并谨慎行事。
4、RET融合
RET基因融合在非小细胞肺癌中的突变频率为1-2%,非吸烟肺腺癌和鳞状细胞癌中可能存在RET基因融合突变。RET基因的检测技术与ALK、ROS1相同,都是FISH、免疫组化、测序。
多种靶向药物已被证明对RET基因有控制作用,如舒尼替尼、索拉非尼、凡德他尼、卡博替尼、艾乐替尼、阿帕替尼、莱伐替尼、帕拉替尼等上述靶向药物大多处于临床试验阶段,如如纳替尼,更确定的是凡德他尼和卡博替尼。RET靶向药物及相应临床资料详见RET癌症学位专用贴纸。
5、c-MET 扩增或 14 个外显子跳跃突变
c-MET扩增在肺腺癌中的频率为4%,在肺鳞癌中的频率为1%。如果 C-MET 具有更高的放大因子(MET:CEP7 比值大于 5)),它可能对 MET 抑制剂有更好的反应率,例如卡博替尼、克唑替尼和 ()。
此外,最近发现的c-MET基因外显子14跳跃突变也是一个驱动突变。肺腺癌外显子14跳跃突变的频率为3-4%。接受克唑替尼或卡博津治疗的患者也能受益。
6、HER2 扩增
35%的肺癌存在HER2蛋白过表达,HER2基因水平的扩增频率约为10%,非小细胞肺腺癌中HER2突变的频率约为2%。突变的主要形式是外显子20插入突变,女性、非吸烟者更为常见。
目前还没有大样本数据清楚地表明HER2过表达可以从曲妥珠单抗治疗肺癌中获益。尽管曲妥珠单抗对乳腺癌和胃食管交界处癌有效,但并非所有肿瘤都可以复制。有某些组织和器官因素会影响其有效性。一项II期临床试验表明,达克替尼()的客观缓解率约为12%。需要注意的是,达克替尼有EGFR和HER2两个靶点,入脑效果非常好。其他处于临床阶段的靶向药物包括曲妥珠单抗和 T-DM1。
7、BRAF 突变
BRAF基因在肺癌中的突变频率为3-5%,在吸烟的肺腺癌中更为常见。BRAF基因在肺腺癌中约占50%。BRAF基因突变的肺癌患者对维罗芬尼、达拉非尼等靶向药物敏感,客观缓解率为42%,中位PFS7. 2个月。在黑色素瘤中观察到,达拉非尼和曲美替尼联合应用可以获得更高的客观缓解率(63%)。此前有报道称,使用PI3K信号通路的BRAF抑制剂和mTOR抑制剂的结直肠癌患者更有效。有需要的朋友可以搜索并关注癌症度微信(),回复关键词寻找帖子。
8、KRAS突变
KRAS 突变在肺癌中非常常见。密码子12突变频率大于90%,密码子13突变频率小于10%。肺腺癌中 KRAS 突变的频率约为 25%,鳞状细胞癌中 KRAS 突变的频率为 5%。在长期吸烟的非亚洲患者中,KRAS 突变的频率甚至更高。目前还没有直接针对 KRAS 突变的靶向药物。这个想法是打击 KRAS 基因下游的 MEK 目标。目前的药物包括曲美替尼、斯美替尼和索拉非尼, 也有 MEK 靶点。. 不过,这些靶向药物与化疗的结合,似乎可能获益更多。
9、突变
突变的频率不是特别高,但激活该基因的突变会导致 mTOR 信号通路的上调。通常使用 mTOR 抑制剂,如依维莫司和雷帕霉素。临床阶段的靶向药物有(临床II期)和(临床I期)。
如果PI3K信号通路中的PTEN和NF1基因有失活突变,也可以使用mTOR抑制剂。该基因的内容及相关信号通路请关注“癌度”微信号参考。
10、 和重排
非小细胞肺癌基因重排的频率约为1-2%,重排突变的检测技术有FISH、免疫组化和二代测序。目前有一些 NTRK 抑制剂正在开发中。这些药物是(临床 II 期)、LOXO-101(临床 II 期)、卡博替尼(临床 II 期)和 DS-(临床 I 期)。
11、肺鳞癌基因突变
癌症基因组图谱的一项研究表明,96%的肺鳞癌患者存在基因突变(检测了178个样本),包括FGFR扩增、PI3K信号通路基因突变、DDR2、EGFR和HER2突变,此外,抑癌基因 TP53 和 P16 的突变也很常见。
FGFR在肺鳞癌中的扩增频率为5-22%,DDR2突变的频率为4%。目前有靶向药物抑制这两个基因突变的临床试验,但没有确切的数据表明有好的结果。有利。
12、小细胞肺癌的治疗
几乎所有的小细胞肺癌都存在 TP53 基因和 RB1 基因的失活突变,有时还存在基因组水平的复杂重排。四分之一的患者在基因家族中也有失活突变。与其他肺癌亚型不同,近25年来小细胞肺癌的靶向治疗一直没有取得突破。唯一批准用于二线使用的药物是拓扑替康。
小细胞肺癌通常对化疗敏感,但往往很快就会产生耐药性。因此,大多数患者采用依托泊苷(日本伊立替康代替依托泊苷)联合顺铂或卡铂的双药化疗。
13、抗VEGF靶向药物
抗VEGF靶向药物更适合联合化疗,但要记住,患者仅限于肺腺癌,没有咯血的风险。 已被批准与多西他赛联合用于非小细胞肺腺癌。另一种靶向药物尼达尼布被EMA批准与多西他赛联合用于治疗肺腺癌患者,但FDA并未批准尼达尼布。
14、EGFR抗体
它是一种靶向 EGFR 的单克隆抗体,与顺铂和吉西他滨联合使用可提高晚期鳞状细胞癌患者的生存获益。该药物已获得美国 FDA 批准,但欧洲 EMA 限制其用于 EGFR 过度表达的患者。
15、免疫疗法
肿瘤的发展不仅仅是基因突变的问题,还与肿瘤细胞所处的环境,尤其是免疫环境有关。最近,针对免疫检查点的靶向药物PD1风靡全球。已进入临床应用或即将进入临床的几种单克隆抗体药物如下。
直接靶向 PD-1 的药物包括 (,) 和 (,)。
靶向 PD-L1 的药物是,,,。
PD1药物对肺癌患者的生存获益有很好的提高。一项涉及 129 名接受纳武单抗治疗的患者的非小细胞肺癌试验表明,2 年生存率为 24%。吸烟患者和PD-L1表达阳性的患者效果更好。目前,PD1药物作为二线药物,和均已获批用于非小细胞肺鳞癌。也推荐用于 PD-L1 阳性的非鳞状细胞癌。但是PD-L1的表达并不是评价PD1是否可以使用的标志物,因为PD-L1阳性的患者也是无效的,PD-L1阴性的患者也是有效的,而PD-L1的检测是由于不同的机构使用的抗体不同,不同的检测技术也有差异。
对于未接受任何治疗的患者,使用PD-1或PD-L1靶向药物,一年生存率超过70%,是非常好的数据。
以上数据来自近期几项大规模临床试验,对照为化疗药物多西他赛。可见,对于肺癌患者来说,PD-L1阳性意味着有效率更高,但PD-L1阴性也是有效的,并不是完全不能用。事实上,很多情况下,如果患者没有其他靶向治疗措施,在尝试尝试PD1药物时似乎没有必要检测PD-L1的表达,因为阴性表达并不代表完全无效,但你可以还是试试吧。
16、晚期非小细胞肺癌的维持治疗
维持治疗分为持续维持治疗和换药维持治疗。培美曲塞是一种化疗药物,可用于换药维持治疗和持续维持治疗。此外,厄洛替尼也是一种维持治疗选择。
一般来说,化疗4-6个周期后观察已成为晚期非小细胞肺癌的一线治疗。对于被其他靶向药物如EGFR或ALK抑制的患者,需要持续使用靶向药物以维持治疗效果。如出现耐药症状,需结合CT病灶改变等症状考虑再次活检,进行基因检测,查明耐药原因,换药治疗。
免责声明: 本站关于疾病和药品的介绍仅供参考,实际治疗和用药方案请咨询专业医生和药师。

微信扫码◀
免费咨询电话