欢迎光临吉康旅!
《贝伐单抗:乳腺癌篇》由会员分享,可在线阅读。更多相关《贝伐单抗:乳腺癌篇(25页珍藏版)》,请在线搜索人人图书馆。
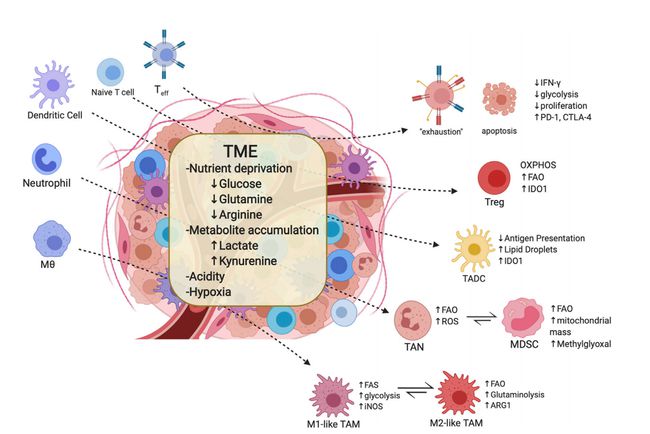
除了抗细胞增殖药物治疗外,肿瘤治疗的另一个重要环节是靶向肿瘤微环境,抑制肿瘤血管生成。肿瘤微环境中的血管生成是肿瘤生长和转移的最基本因素。2mm3,在静息期,肿瘤细胞大量分泌VEGF,促进血管生成为肿瘤供血。有血供的肿瘤生长迅速,可侵袭和转移。微环境(血管生成)在肿瘤生长和转移中起着非常重要的作用。角色,是,Jain R. Nat Med 2003;9:P. Nat Med 2003;9:,什么是 VEGF?, VEGF,也称为 VEGF-A,与 VEGF 受体 2 结合,刺激内皮细胞的生长,是血管生成的关键因素。* VEGF 在许多肿瘤中过度表达。VEGF 刺激肿瘤血管生成。形成 VEGF 诱导的肿瘤血管。它是异常渗漏和畸形未成熟,VEGF在肿瘤血管生成和生长中的关键作用,肿瘤新生血管形成、结构紊乱、内皮不完整、血管扭曲、盲端和动静脉吻合的特点。

高渗透性和缺乏淋巴网络排出多余液体会造成间质高压,这对抗癌药物的通过是一个障碍,但有利于肿瘤细胞的扩散和转移。, 小动脉毛细血管, 小静脉, 正常微血管, 肿瘤血管, 肿瘤血管, 肿瘤血管多发异常, 肿瘤血管, 血管腔内皮表面, 正常血管, 1m, 内皮缺损导致肿瘤血管通透性增加, 肿瘤血管周细胞肿瘤血管内皮细胞,5 m,红细胞外渗,未经治疗的 RIP-Tag2 小鼠肿瘤中的异常周细胞,肿瘤血管中的多种异常,重组人源化单克隆抗 VEGF 抗体,LG 等。Res 1997;57:,,第一个抗血管生成药物,:精准抑制VEGF,从而抑制血管生成,:靶向精准抑制VEGF,:抑制VEGF的三种作用,作用于微环境,抗增殖药物仅作用于肿瘤细胞,部分细胞可产生耐药性,肿瘤血管异常,血浆渗漏组织压力,药物输送,残留肿瘤细胞继续获得血液供应,恢复生长,肿瘤血管变性切断肿瘤细胞的营养供应,阿瓦斯汀,存活血管正常化,血浆渗漏正常化化疗结合 1 1 2 肿瘤治疗的新概念,Anti-结合抗细胞增殖策略(简称A+策略),,In,已经to1,,1.,. 在: 2005 年;2. , . 水库 耆那教。国家医学 2001;< @4. 耆那教。2005;5. 。来自有限公司:耆那教。Med;7(9):9879, 2001年恶性肿瘤的治疗不断进步,血管依赖学说的发展形成了抗血管生成和抗细胞增殖治疗并重的策略, A+策略、总结、规格及包装:(4ml)/瓶1瓶/盒,用法用量:联合m-IFL化疗方案时,5mg/kg体重,静脉滴注,每两周一次,
患者于2008年8月因右侧乳腺癌接受改良根治术,术前已接受4个周期的化疗。术后病理:右乳浸润性导管癌,腋窝淋巴结转移(8/18),ER(+),PR)(+),Herb-2(-)。术后给予4个周期的TE化疗,胸壁放疗。2010年3月,患者出现肝转移,接受了5个周期的TX化疗。2010年10月恶性胸腔出现2007年阶段研究证实紫杉醇联合贝伐单抗可使MBC患者的PFS期翻倍(11.4个月vs5.8月),ORR翻倍(50% 对 22%)。2008年,1期研究进一步证实了贝伐单抗联合紫杉烷类药物的疗效,添加小剂量多西他赛 (7.5mg/kg) 和大剂量 (15mg/kg) 贝伐单抗显着延长 PFS (9.0、10.0 个月 vs. 8.0 个月)。欧盟EMEA和美国FDA先后批准贝伐单抗联合紫杉醇用于转移性乳腺癌的一线治疗,2009年-1期研究证实:贝伐单抗联合开普他滨或紫杉烷/蒽环类药物在一线治疗MBC 的一线治疗可显着延长 PFS(8.6 月 vs 5.7 月;9.2 月 vs 8. 0)。2009-2,1期研究证实:贝伐单抗联合紫杉烷、吉西他滨、卡培他滨或长春瑞滨,与单独化疗相比,PFS显着延长(7.2月vs5.1月),ORR提高约10% (3<
一系列研究再次证实了贝伐单抗对初治和既往治疗过的 MBC 患者的稳定获益;贝伐单抗联合标准化疗可延长 PFS 期,在所有亚组中均具有一致的益处,并可与标准化疗联合。提高缓解率。,在2010年美国临床肿瘤学会(ASCO)年会上,公布了贝伐单抗研究的荟萃分析结果,贝伐单抗联合组和单纯化疗组的PFS分别为9.2个月和< @6.7月份,疾病进展风险降低了36%,客观缓解率也显着提高(49% vs. 32%)。患者选择吉西他滨+卡培他滨+贝伐单抗进行化疗。,谢谢!敬请关注:
免责声明: 本站关于疾病和药品的介绍仅供参考,实际治疗和用药方案请咨询专业医生和药师。

微信扫码◀
免费咨询电话