欢迎光临吉康旅!
强直性脊柱炎的骨密度有何改变
①强直性脊柱炎本身从早期开始即伴有骨量丢失,在治疗强直性脊柱炎同时应防止骨量丢失及畸形出现。②晚期患者因脊柱周围软组织骨化,使DEXA测量方法不能真实反映椎体骨量丢失,采用QCT方法更为可取。
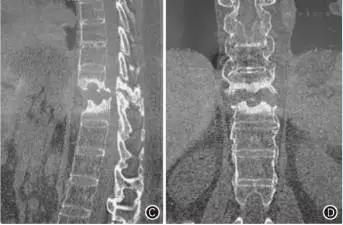
强直性脊柱炎是一种以男性为主的与HLA-B27相关的炎症性的脊柱及关节病变,主要累及骶髂关节、脊柱及髋关节,早期表现为滑膜炎及韧带附着点的病变,晚期由于软骨内骨化造成骨性强直。其病因至今尚不十分清楚。强直性脊柱炎晚期出现“驼背”畸形,X线可见椎体骨小梁减少,椎体发生楔形变。Hanson〔1〕等人认为疾病晚期由于骨质疏松,导致了“驼背”畸形,Will〔2〕等人认为骨质疏松在本病的早期即可出现,国内目前对强直性脊柱炎导致的继发性骨质疏松尚未进行深入探讨。用X线摄片估计骨质疏松是一种比较粗糙的方法,QCT骨密度测量法是目前比较可靠和精确的方法之一,它具有较高的精确度和正确率,扫描时间短,放射剂量小等优点。强直性脊柱炎与继发性骨质疏松:强直性脊柱炎存在继发性骨质疏松征象,很久以来从X线摄片检查即已明确。此种骨质疏松被认为是继发于脊柱强直,可能与长期制动,废用性骨萎缩所致。但本组早期的强直性脊柱炎患者尚无韧带骨化及脊柱强直,脊柱仍有相当的活动范围,对早期患者的椎体及髋关节骨密度测定显示已经存在广泛的骨质疏松表现,由此说明强直性脊柱炎继发的骨质疏松是该病变本身病理变化的一个方面,并非单纯因强直后制动造成。希望我的回答对你有所帮助!强直性脊柱炎骶髂关节X线改变分为五级
0级 正常。
Ⅰ级 可疑骶髂关节炎。
Ⅱ级 骶髂关节边缘模糊,略有硬化和微小侵蚀,关节间隙轻度变窄。
Ⅲ级 骶髂关节面双侧硬化,关节边缘模糊不清,关节间隙消失。
Ⅳ级 关节完全融合、强直、硬化。
什么叫骨化核?
通过复习异位骨化的相关文献,详细介绍了异位骨化的发病机制、分类、发生率、分型、发病因素、临床表现、诊断、预防及治疗方法.异位骨化是指在正常情况下没有骨组织的软组织内形成的新生骨,在组织学上,成熟的异位骨化与骨痂一致.其形成一般需三个条件:①成骨诱导物;②成骨的前体细胞;③允许成骨的组织环境.早期表现包括关节周围疼痛、发热、红肿,逐渐出现关节活动受限.三相核素骨扫描是早期检测异位骨化的最敏感指标,并可以判断病变的活动性和成熟度.非甾体类消炎药(NSAIDs)是目前公认的预防人工髋关节置换和髋臼骨折术后异位骨化形成的最有效的药物.手术切除是异位骨化形成后导致严重关节功能障碍患者的唯一治疗手段.
关键词:异位骨化;核素骨扫描;非甾体类消炎药异位骨化 异位骨化是指在软组织出现成骨细胞,并形成骨组织。多半发生在大关节周围,例如髋关节、肘关节等。常见于神经瘫痪的患者。发病机理不清楚。诱发因素可能是神经和生物电因素。早期局部有明显肿痛,关节活动受限。晚期由于骨组织形成,导致关节活动限制。其基本病理改变是在纤维结缔组织中,原始细胞增殖活跃伴有丰富的毛细血管网,钙盐沉积,形成骨。成熟的异位骨化具有骨的结构, 外层包裹纤维结缔组织,里面是成骨细胞 ,具有小梁结及类骨组织,中心是活跃的原始细胞。有人认为,异位骨化与骨化性肌炎有一定区别,后者是指肌肉组织由于损伤或者出血,导致组织机化,形成硬结和挛缩。一般有明确的局部损伤史。局部疼痛不一定很明显,但有一定程度的活动受限。骨化性肌炎未必在关节周围,而是比较集中在肌肉内。异位骨化的病因不很清楚,因此预防困难。其产生可能与损伤早期过度活动肢体有关。一旦发生异位骨化,原则上应避免早期对受累局部进行热疗,超声波,按摩。缓慢。柔和的运动可预防挛缩。应采用渐进性运动练习,不当的治疗会使骨化加剧。目前,在预防异位骨化方面有效的药物为didronel(etridronate disodium)。此药具有调节骨化生物学作用的焦磷酸盐的性质,在活体可防止软组织钙化。有报道内服活血化瘀消肿,利湿通络的中药,可使骨化消退,促进炎症吸收、钙化。对妨碍活动的骨化的切除,必须等到9-12个月或骨化成熟,骨化静止后才可进行。术后仍可用didronel,约一年。
免责声明: 本站关于疾病和药品的介绍仅供参考,实际治疗和用药方案请咨询专业医生和药师。

微信扫码◀
免费咨询电话