欢迎光临吉康旅!
5. HER-2 抑制剂
HER-2突变的发生率仅为1%左右。用于肺癌的主要 HER-2 抑制剂是 T-DM1 和吡咯替尼。T-DM1对患者的心脏毒性研究较少,乳腺癌患者HER-2过表达/突变比例较高,以曲妥珠单抗和T-DM1为代表的抗HER-2靶点药物广泛应用于乳腺癌患者,所以主要参考的是乳腺癌患者。曲妥珠单抗的心脏毒性为临床医生所熟知,并且与降低 LVEF/心力衰竭有明显关联。一项大型研究表明,在 1961 名接受 TDM1 治疗的患者中,心血管毒性的总体发生率为 3.4%,其中 2.0% 的患者出现 1-2 个左心室射血分数降低,3-4级严重左心室射血分数/心力衰竭的发生率仅为0.7%;此外,严重心肌缺血仅占0.1%,严重心律失常仅占0.。占0.7%。在治疗HER-2突变晚期肺腺癌的II期临床试验中,组的ORR达到30%,未发现明显的心血管毒性。因此,靶向HER-2突变的靶向药物在治疗中没有明显的心脏毒性,这与乳腺癌患者的抗HER-2治疗存在显着差异。在治疗HER-2突变晚期肺腺癌的II期临床试验中,组的ORR达到30%,未发现明显的心血管毒性。因此,靶向HER-2突变的靶向药物在治疗中没有明显的心脏毒性,这与乳腺癌患者的抗HER-2治疗存在显着差异。在治疗HER-2突变晚期肺腺癌的II期临床试验中,组的ORR达到30%,未发现明显的心血管毒性。因此,靶向HER-2突变的靶向药物在治疗中没有明显的心脏毒性,这与乳腺癌患者的抗HER-2治疗存在显着差异。

本文插图
6. VEGF 和其他多靶点抑制剂
作为一种多靶点小分子靶向药物,安罗替尼可抑制血管内皮生长因子受体()、血小板衍生生长因子受体(PDG?FR)和成纤维细胞生长因子受体(FGFR)等,减少细胞增殖中的旁路激活,主要通过有效抑制血管生成途径发挥抗肿瘤作用,目前可用于小细胞肺癌的三线治疗。研究表明,安罗替尼在三线及以上治疗中ORR达到10.0%,与安慰剂相比,无进展生存期延长3.0个月(5.@ >4 个月与 1.4 个月,P
7. 抗 VEGF 单克隆抗体
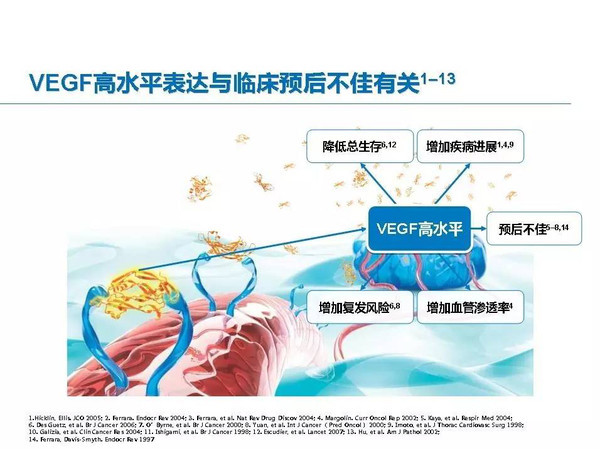
贝伐单抗作为一种抗单克隆抗体,对肿瘤血管生成具有靶向治疗作用,广泛应用于非鳞癌患者,其不良反应也已为临床医生所熟知。在 ECOG 4599 研究中,高血压的累积发病率为 6.2%(95%CI:3.9%~8.6 个月贝伐单抗)%)。高血压可能是对贝伐单抗治疗反应的重要预测因素。高血压是靶向药物作用于VEGF最常见的心血管不良反应,其机制可能与一氧化氮合酶减少、纤溶酶原激活物抑制剂-1活性增加、血管内皮一氧化氮升高有关。产量减少,导致患者血压升高。此外,
贝伐单抗可能对心脏功能有不良影响。在对 2366 名患者的荟萃分析中,贝伐单抗治疗的患者出现症状性心功能不全的发生率为 1.6%。老年患者和已有心脏病的患者发生心功能不全/心力衰竭的风险可能更高。一方面,贝伐单抗诱发心功能不全的可能机制与高血压有关,因为动脉血压升高导致心脏后负荷增加;另一方面,贝伐单抗可减少心肌毛细血管血供,降低心肌收缩力,促进心肌纤维化的形成。幸运的是,贝伐单抗引起的心功能不全是可逆的,停药后可能会自行消退。

贝伐单抗的另一个心血管毒性是血栓栓塞。众所周知,贝伐单抗的适应症是非鳞状细胞癌,因为贝伐单抗可能会增加鳞状细胞癌患者的出血风险。虽然贝伐单抗的不良反应之一是出血,但同时血栓也是贝伐单抗的严重不良反应,主要是动脉血栓。在一项对 20,000 多名患者的荟萃分析中,贝伐单抗的血栓事件总发生率为 3.8%,其中心肌梗塞的发生率约为 1.5%。这反过来又增加了血栓栓塞事件。一旦发生严重血栓事件,应停用贝伐单抗并给予抗凝治疗。在接受 治疗的患者中,抗凝并未显着增加出血风险。
结语
与肺癌靶向治疗相关的心血管毒性并不少见。心律失常可能是肺癌靶向治疗中最突出的心血管毒性,其中QT间期延长危害最大。在接受奥希替尼和 ALK 抑制剂的患者中,应特别注意 QT 间期延长。高血压是抗 VEGF 治疗和第三代 ALK 抑制剂中关注的心血管毒性,尤其是在大多数接受安罗替尼治疗的患者中。靶向 HER-2 的靶向药物心脏毒性相对较小。接受MET抑制剂和ROS-1抑制剂的患者外周水肿发生率较高,且多数患者为轻度,应排除心功能不全和静脉血栓形成引起的水肿。
免责声明: 本站关于疾病和药品的介绍仅供参考,实际治疗和用药方案请咨询专业医生和药师。

微信扫码◀
免费咨询电话