欢迎光临吉康旅!
肺癌是我国发病率和死亡率最高的恶性肿瘤。如何规范肺癌诊治,造福患者,是临床医生必须面对的问题。本系列文章来源整理自北京协和医院肿瘤科王英义教授每周日晚播出的《肺癌规范诊疗讲座》。
王英义教授
北京协和医院肿瘤科教授
副主任医师、硕士生导师
北京市肿瘤病理精准诊断研究会青年精准诊疗分会副理事长、秘书长
CSCO青年专家委员会委员
北京市肿瘤防治学会免疫治疗不良事件管理专业委员会副主任委员
北京市肿瘤防治学会肺癌免疫治疗专业委员会常务委员
中国医学教育学会肺癌专业委员会委员
北京医学奖励基金会常务委员、肺癌青年委员会委员
北京癌症研究会肺癌分会委员
中国医师协会结直肠肿瘤专业委员会青年委员
中国医学促进会神经内分泌肿瘤分会青年委员会委员
北京市肿瘤质量控制中心化疗专业委员会委员
北京市肿瘤学会临床研究委员会常务委员
在职期间以第一作者在SCI及核心期刊发表论文近30篇
诊断并成功治疗国内外首例小细胞肺癌扁桃体转移伴副肿瘤综合征
主持国家创新工程基金、中国医学科学院青年基金、CSCO专项基金、吴杰基金等。
主要关注肺癌、罕见病发病机制及基因图谱建立、靶向免疫等精准医学探索
擅长肺癌/消化道肿瘤/乳腺癌精准诊疗,包括靶向治疗、免疫治疗等,擅长移动医疗管理和患者随访
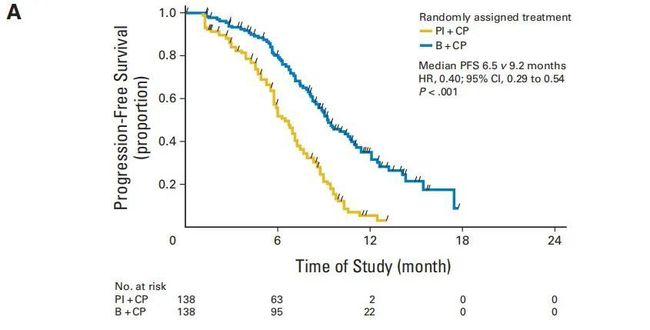
在第三讲中,我们提到了三代靶向药物的中位 PFS 约为 19 个月。
第四讲侧重于联合治疗。联合治疗的方式有很多种,包括靶向联合化疗、靶向联合抗血管、靶向联合靶向,再说一遍,禁止靶向联合免疫治疗还是上面的。接下来将通过研究结果讨论联合治疗模式的优缺点。
我们先来了解一下靶向联合化疗的机制:化疗作用于细胞周期蛋白,靶向药物作用于细胞下游的相应靶点。两者的原理并不相同,但它们之间的不同机制可以相应地叠加,以增加其效果。
JMIT的研究对象是非小细胞肺癌,特别是腺癌,分为两组。一组为吉非替尼联合培美曲塞,另一组为吉非替尼单药。主要终点是 PFS,次要终点是 OS。目前,这项实验已经结束,主要研究终点也确实达到了。
从图中我们可以看出,主要研究终点PFS为16.2个月相比10.9个月,HR为0.68,右边缘是如果这条线不交叉,p 值为 0.01。
遗憾的是,联合治疗的不良反应发生率较高,3级以上的不良反应是单药组的两倍。次要终点的 OS 有延长的趋势,但遗憾的是没有统计学意义。
JMIT 是一项二期研究,但一项大型多中心三期研究。其设计组为吉非替尼+卡铂+培美曲塞联合治疗。当卡铂使用4-6个周期进入维持治疗阶段时,使用吉非替尼联合培美曲塞进行维持;另一组采用吉非替尼单药治疗,进展后采用含铂二药方案进行化疗。
主要研究终点是 PFS 和 PFS2、OS。对于第一组,它只有 PFS1。进步就是进步。第二组进展后,可以使用含铂双药,所以有PFS1和PFS2。
对于PFS1,当然这个组的组合时间更长,因为是联合治疗。进入二线治疗后,第一组(实验组)PFS1与第二组(对照组)PFS1+PFS2数值相近,均在20个月左右。
与PFS1、PFS2相比,OS有统计学差异。联合组为52个月,而单药组只有38个月在进展后转为含铂双药化疗。如何解释这个问题?
第一种解释是联合治疗组将肿瘤的肿瘤负荷降低到了较低的水平,所以以后复发会比较慢,所以OS更长。
第二种解释是,由于联合治疗组中部分患者有肿瘤负荷,相应的症状出现较晚,患者受益更多。至于单药组,有些人在进展后进展迅速,没有机会使用后续的含铂双药化疗。因此,这部分患者的总体OS较低。
无论如何,对于OS,联合治疗组仍然获得了绝对差异,p值0.01,具有统计学意义。
从不良反应来看,联合组3-5级不良反应仍是单药组序贯治疗的2倍,即65%:31%。
该研究于2013年至2014年进行,当时还没有相应的靶向药物奥希替尼。可以看出,吉非替尼进展后,一组采用吉非替尼加铂类化疗,相当于在原有基础上加药,第二组采用安慰剂+含铂化疗,相当于直接换药。
从状态上区分,阳性患者,其实换药是好的,而对于阴性组,加换药的结果是差不多的,结论是不管是阴性还是阳性,当有进步了,直接换药就好了。
原因是随着病情的发展,持续应用吉非替尼会产生更多的耐药细胞,所以换药是合适的。对于阴性,加药组不如换药组,因为加药的副作用增加了,而且单独化疗的效果是一样的,所以只需要化疗。
这项研究告诉我们,当出现吉非替尼耐药时,我们直接转用化疗,可以看到3-4个等级的不良反应。虽然组合仍然很高,但并不像之前的研究那样夸张。.
联合用药更好还是序贯用药更好?
研究是奥希替尼联合化疗。上节课我们说奥希替尼的副作用是三代药中最低的。(相关视频导读:【肺癌奇闻】王英义教授:“一屋四代”靶向药物如何选择?(第三讲) 那么,其联合用药效果如何?
先看3-4级不良反应。奥希替尼联合卡铂和培美曲塞组3级以上不良反应约占20%,而顺铂联合培美曲塞组的不良反应可达53%。, 平均 37%。
该实验正在进行中,尚未得出最终结论。
以后只能关注PFS和OS怎么样了
化疗联合靶向药物总结:
首先,总的来说,靶向治疗加化疗显着延长了EGFR突变阳性患者的PFS和OS。II 期 JMIT 和 III 期研究都得出了这个结论。
其次,靶向治疗加化疗的不良反应发生率明显增加。
第三,NCCN和CSCO主要指南没有提出建议。原因是研究的样本量太小或副作用太大。所以,什么样的患者选择化疗联合靶向,我个人认为仁者见仁,智者见智。的。选择合适的患者,如肿瘤负荷过大、体力评分良好、器官并发症少的患者进行准确筛查;或突变复杂、早期易产生耐药性的患者;或者对于一些外显子21基因突变的非经典患者,我认为可以设立这样的临床研究。
第二个联合模型是我们今天的主要模型是A+T模型。
其实A和T有两种说法,一是最早的A加T是厄洛替尼联合贝伐珠单抗的研究,所以T是(的商品名),A是。
后来广义上讲,各种抗血管生成模式都在进行,包括各种靶向药物的组合,所以T代表TKI,A代表抗VEGF单克隆抗体。目前的指南有建议。我会介绍未来有多少研究。
我们先来看看抗血管药物的作用机制。
由于恶性肿瘤需要更多的营养,血管就会疯狂生长。肿瘤也会侵入血管。远处微转移的存在也需要更多的血管生成。因此,VEGF成了罪魁祸首。在整个血管生成过程中,包括VEGF、血小板衍生因子,包括胎盘生长因子等,都起到辅助滥用的作用。
对于VEGF,分为配体和受体。配体相当于一把钥匙,受体相当于一把锁。
配体包括 VEGF-A、VEGF-B、VEGF-C、VEGF-D 和 VEGF-E。受体有,,,配体会激活下游我们最早的第二课关于靶向药物激活的几种途径(相关视频指南:【易硕肺癌】王英义教授:EGFR肺癌的里程碑研究-The靶向药物的过去与现在(第2讲)),包括MAPK、PI3K、STAT等,参与细胞增殖和转移,增加血管通透性,增强肿瘤对细胞凋亡的抵抗力。
由于相应的和VEGF的结合靶点不同,相应的作用机制和副作用也不尽相同:如果涉及造血干细胞,就会引起三系的衰退,而对于这种促进血管生成的是的,它会有微血管的变化,包括出血,血管内皮损伤引起的高血压,肾小管血管内皮损伤引起的蛋白尿,甲状腺血管变化引起的甲状腺功能异常,也会影响血管导致手足综合症甚至包括对肠道内皮的损害。
特殊的 VEGF-C 相关通路可引起高脂血症。
抗血管药物有很多,我们提到了阿帕替尼、安罗替尼、舒尼替尼、索拉非尼、阿西替尼等,每一种药物,都会是对应的靶点,靶点越多,其副作用越大。
贝伐珠单抗,纯抗VEGF抗体,雷莫珠单抗,仅针对抗体,安罗替尼,阿西替尼,乐伐替尼,阿帕替尼等多靶点药物,有一些作用机制未知,仅针对Endo,作用于血管内皮细胞。
它们对应的靶点不同,作用机制也不同,副作用也不同。但同样的事情是使已有的肿瘤血管退化,抑制新生血管的形成,同时降低血管的通透性,使原本杂乱无章的新生血管变成有序的正常血管,这是一种血管正常化的过程。. 这就是作用机制,我们来看看作用机制下的研究结果。
这是一种非鳞状非小细胞肺癌。大家都知道贝伐单抗不能用于鳞状细胞癌。一组为厄洛替尼联合贝伐珠单抗,另一组为厄洛替尼单药。
主要终点:PFS,次要终点:OS,肿瘤缓解。
基线的特征,我们就不赘述了,两组的基线特征是平衡的,包括EGFR突变状态的比例。
在所有联合抗血管生成药物的研究中,无进展生存期都得到了显着延长。可以看出PFS已经从9. 7个月延长到了16个月。p值有显着差异,HR大约在0.5。
对于19外显子和21外显子突变,似乎19外显子更好,21外显子的HR有点越界了。
遗憾的是次要终点 OS 没有取得积极的结果。
OS 在所有抗血管生成药物组合中,两组的 OS 均等于 47 个月,但你有没有发现一线三代 OS 为 38 个月,第一代 OS 为 30 个月,虽然它的联合治疗绝对值没有差异,但因为在厄洛替尼组单独使用贝伐珠单抗,这是抗血管生成药物的整个管理,与之前的靶向药物管理相同。,在整个过程中应用抗血管生成药物的机会和次数越多,它就越受益。因此,只要应用抗血管生成药物,它们的整体OS就会延长。
从图中可以看出,两组的有效率相似,没有显着差异。但联合组的不良反应,无论是皮损还是微血管效应,均较高。更有趣的一点是它的肝毒性较低。
研究组为贝伐单抗联合厄洛替尼,进展后给予相应药物;另一组为单用厄洛替尼,进展后允许在含铂药物的基础上联合贝伐单抗,因为使用贝伐单抗,靶点仅限于非鳞状细胞癌患者。
就基线特征而言,两组仍是平衡的
PFS 与之前的研究相同。虽然绝对值没有提升那么多,也就是13.3-16.9个月,但是可以看到HR还在0.6,是0. 55 刚才,基本类似。
19号外显子和21号外显子略有不同,19号外显子刚刚好一点。这项研究告诉我们,21号外显子绝对值的增加似乎比19号外显子更理想一些。
OS仍然没有太大差异,但OS的值仍然增加到近50个月,无论是单药还是序贯组。
然后看后续治疗。联合组和序贯组的后续化疗比例其实是一样的,都是30%,后期三代靶向药物的比例也差不多。因此,随访中使用哪种药物可能不是影响OS的主要因素。
3级以上的不良反应,高血压比较高
这是一项国外研究,使用。它也是一种针对VEFR的抗体,一组是联合厄洛替尼,另一组是单独使用厄洛替尼。
基线特征,两组依然平衡
主要终点可以看到PFS被夸大了,
增加到19.4个月,HR减少到0.60
在亚组分析方面
外显子 19 缺失和 21 外显子突变都是有益的
外显子 21 突变似乎受益更好一些
我们可以看到,目前的研究还没有结束,OS 还没有得到统计结果,我们也希望这项研究能够改变整个 OS 的结果。
两组肿瘤的疾病控制率与其他研究相同。
似乎比单药组有更多的不良反应,
可能是因为和的作用机制不同
图为亚太地区+研究。+是用吉非替尼代替厄洛替尼,更适合亚太人群。
两组基线特征相似
+ PFS 已探索,一年的 PFS 率为 65%,与他们的 Exon 21 数据相似。
肿瘤缓解率的结果相似,研究中约为75%,+研究中约为71%。
3级以上的平均不良反应为65%
对照组为 54%,组合组为 72%
再来看看我们国内的研究。中国人似乎更热衷于多靶点TKI,国外研究主要是单克隆抗体药物。EGFR-TKI联合多靶点TKI称为MKI,研究对象为EGFR突变的非鳞状非小细胞肺癌患者。治疗方案为安罗替尼足量12mg联合埃克替尼,主要终点为PFS,次要终点为OS。
共入组患者30例,有效率70%。目前无5级不良反应。
常见的不良反应包括高血压、高甘油三酯血症、腹泻、手足综合征等,当然也有一些急性冠脉综合征,可能与癌症患者的高龄有关。高甘油三酯血症是 4 级 AE 的唯一不良反应。PFS 和 OS 还没有发布,至少现在它给了我们一个想法和一个灵感。
指南不推荐化疗联合靶向治疗,但指南推荐化疗联合抗血管生成药物。NCCN 指南始于 2021 年的 V1 版本并被推荐。直到目前的V5,I类推荐单药,而NCCN的联合治疗指南默认为IIA类推荐。
厄洛替尼联合雷莫芦单抗或厄洛替尼联合贝伐单抗是NCCN指南推荐的,但至于吉非替尼的联合,我个人认为在中国是可以的,包括其他一些推荐的第一代药物也是可以的。
当然,首先是结合第三代药物。其他代药的选择为CSCO的II级推荐,与NCCN指南的现状基本一致。原因是他们提高了PFS,提高了OS的绝对值,但是OS并没有显着的区别,副作用稍微多一点,所以没有绝对的OS好处,只有IIA级的推荐。后续研究正在进行中。第三代奥希替尼联合抗血管生成药物,我们也期待这一研究成果的出现。
A+T模型总结
联合使用一、确实扩展了PFS,OS比例肯定是扩展了。但由于研究不同,我们无法进行统计比较,但总体OS研究组与对照组之间没有显着差异。
二、 联合治疗增加了不良反应的发生率,最常见的是高血压、皮肤病变和肝毒性。因此,指南给出了IIA级建议,我们期待第三代药物联合抗血管生成药物的结果。
我们研究了更多克服靶向和靶向耐药性的案例。在下一讲中,我们将提到这种对后线瞄准与瞄准相结合的探索。
我现在要介绍的是另一项一线开脑研究。去年提出了奥希替尼联合吉非替尼的研究。共招募了 31 名患者。
他们是怎么想到做这种研究的?
他们认为吉非替尼对奥希替尼耐药后发生的突变有效;而吉非替尼对55-60%的突变耐药,而奥希替尼是有效的,所以考虑是否联合治疗可以阻断继发耐药的出现,所以设计了本研究。
第一组是组合组。联合组是吉非替尼联合 40 毫克奥希替尼和 80 毫克剂量增量一和二。确定最终剂量是可以接受的,最后扩展到24名患者,患者用加80mg奥希替尼,共30名患者。
在第二组中,每个月交替使用吉非替尼和奥西吉尼。在日本,关于奥希替尼和达克替尼交替使用的研究也在进行中。
两组之间的基线特征平衡
相关不良反应,如腹泻、转氨酶升高、皮损等,并未明显加重传统单代或三代TKI,有效率确实提高,达到89%。
事实上,疾病控制率可达100%,缓解深度达58%,比单独使用任何TKI都要多,因为单独使用TKI的有效率为70-75%。
PFS和OS目前至少有15个月的随访,33%的患者进展,PFS为22.5个月,在所有事件都达到之前,比使用第三-的情况略好单代药。因此,我们希望最终的OS结果能给我们一个启示,未来或许可以进行扩展的三期研究。
没有出现耐药性,大部分是MET扩增。这是第一代或第三代 TKI 中最常见的耐药性之一。还包括细胞周期蛋白的异常和一些处于耐药过程中的MYC。最严重的一种基因突变,57% 的病例是未知的。
当其他靶向联合疗法有RET融合时,奥希替尼可与舍帕替尼联合使用,后线有效率可达50%。
对于奥希替尼治疗失败,可以使用EGFR敏感突变药物,例如与拉泽替尼联合使用,背线有效率达到36%,目前国内很多中心都在进行一期研究。
该研究基于奥希替尼联合萨沃替尼。对于EGFR-TKI最常被MET扩增的患者,给予相应的双靶点治疗。可以看出,三代TKI的治疗方法都接受过。患者有效率30%,未接受第三代EGFR-TKI的有效率可达65%。
未接受第三代药物治疗的阳性患者有效率达到64%。似乎只要他们没有接受过第三代TKI治疗,数据就差不多了。但接过三代TKI后,其疗效直接打折扣。
最后一部分是免疫联合靶向部分。我不得不反复强调这个问题。这次我将分别列出这些研究。你可以看看是厄洛替尼还是吉非替尼联合派姆单抗。单克隆抗体,或奥希替尼联合,所有等级不良反应100%,三级以上,均在30%,即使奥希替尼联合,其3级以上的不良反应可达60%以上。
因此,禁止这种EGFR-TKI联合免疫治疗方法。画一个大叉子。免疫治疗和靶向治疗的间隔时间至少要三个月,这样间隔越长,三级不良反应的发生率越低。
总结:
一、 靶向联合化疗或抗血管生成药物,与单独使用第三代EGFR-TKI相比,PFS和OS均延长。虽然抗血管生成药物的总体延长时间没有达到明显的统计学差异,与研究中的46个月相比只有50个月,但联合化疗确实延长了,但由于其副作用太大,指南不推荐,但联合抗血管生成药物的不良反应是可以接受的。
二是不良反应严重,禁止联合免疫治疗。
三、因为3级以上的不良反应太严重,所以在靶向药物耐药后应该停药一段时间,至少用三个月比较合适。
四、需要根据患者的病情进展来决定。靶向与靶向相结合,有望在一线延缓疾病进展。这也是未来的趋势。希望药物的副作用和经济条件能被患者接受。
视频指南:
【肺癌轶事】王英义教授:几种联合疗法中,“A+T”模式能否进一步扩大靶向药物的获益?(第四讲)
小编提醒各位医生老师,在查看讲稿时有任何疑问,可以添加下方小助手二维码与王教授互动。
扫描二维码添加小迪,与王教授进行一对一交流
免责声明: 本站关于疾病和药品的介绍仅供参考,实际治疗和用药方案请咨询专业医生和药师。

微信扫码◀
免费咨询电话