欢迎光临吉康旅!

医脉通导读
在临床中,慢性阻塞性肺疾病(COPD)合并轻-中度肺动脉高压较为常见,对于合并重度肺动脉高压该如何定义,一旦发生,该如何鉴别诊断及治疗呢?中国医师协会呼吸医师分会2019年会暨第十八届中国呼吸医师论坛于2019年6月27日至30日在福建省福州海峡国际会展中心召开。北京大学第三医院呼吸与危重医学科陈亚红教授对慢阻肺合并重度肺动脉高压的治疗做了详尽的总结。
医脉通整理报道,未经授权请勿转载。
定义及流行病学特征
① 肺动脉高压(PH):指由海平面,静息状态下,右心漂浮导管所测试的平均肺动脉高压(mPAP)大于25mmHg或运动状态下mPAP大于30mmHg;
② 为慢阻肺的病例特点之一,贯穿于疾病进展过程;
③ 具有进展性,慢阻肺常见的并发症之一;
④ 可导致运动能力下降,右心衰竭,与慢阻肺患者住院率、急性加重、死亡率显著相关。
⑤ 慢阻肺患者中PH的发病率在30%-70%;
⑥ PH的发病率与肺功能受损严重有关;
⑦ 根据GOLD分级的PH发病率;2级为5%-7%;3级为25%-27%;4级为22-53%;
⑧ 慢阻肺合并PH中肺动脉压每年增长率为0.39-0.65mmHg;
慢阻肺合并轻、中度肺动脉高压较常见,对重度肺动脉高压的定义用右心漂浮导管诊断标准,≥35mmHg或者≥25mmHg心脏指数(CI)在2.0L/(min·m2)。慢性阻塞性肺疾病属于肺部疾病和/或低氧所致肺动脉高压中的第一类。重度肺动脉高压在GOLD四级患者身上表现为大部分的气流受限。
GOLD指南修订
慢性阻塞性肺疾病全球倡议(GOLD)于2016年11月16日发布了慢性阻塞性肺疾病全球诊断、治疗与预防全球策略报告(GOLD2017),在慢阻肺定义和概述、诊断和初始评估、预防和维持治疗的支持证据、稳定期管理、急性加重管理、慢阻肺和共患疾病方面均进行了较大的修订。
GOLD2017的修订,综合了近6年(2011年后)的关于慢阻肺的研究报道,与平常修订的只是依据最近一年的研究报道有所不同。此外,修订过程中,除了常规的工作流程(文献检索,专家评估,提出修改,专家组集体讨论)外,还聘请了10位国际著名的专家作为外审评书专家,综合所有的意见后才形成最终的报告。
GOLD2019的修订,是在2017报告基础上进行多章节的更新,GOLD委员会对2017-2018期间发表的相关文献进行系统检索和双盲评述,将已通过同行评议发表的核心文献纳入GOLD 2019。
发病机制
从发生机制而言,传统认为慢阻肺合并肺动脉高压是先发生到慢阻肺,继发导致肺血管的重构、肺动脉高压、右心负荷增加及右心衰。除此,常见的引起慢阻肺的因素如吸烟、环境污染、遗传的易感性不仅仅直接影响到气道,而且直接对血管作用,引起血管改变。慢阻肺不仅是中央气泡、肺实质的改变,同时可影响肺血管。肺实质病变能直接引起肺血管病变,肺血管的病变反过来也影响肺实质的病变,彼此相互影响。发生机制可能从气道病变、肺实质病变影响呼吸生理改变,引起肺动脉高压。
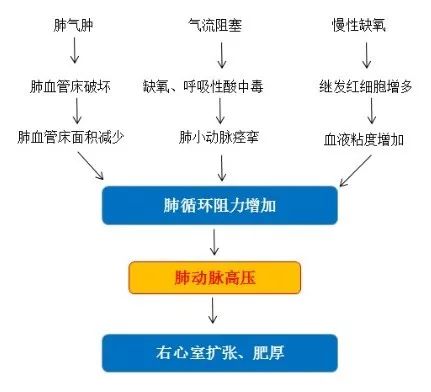
图1 慢阻肺合并PH发生的相关机制
诊断与筛查
疑诊
寻找成因和危险因素(求因)
第二、三类PH,其他特异性检查。
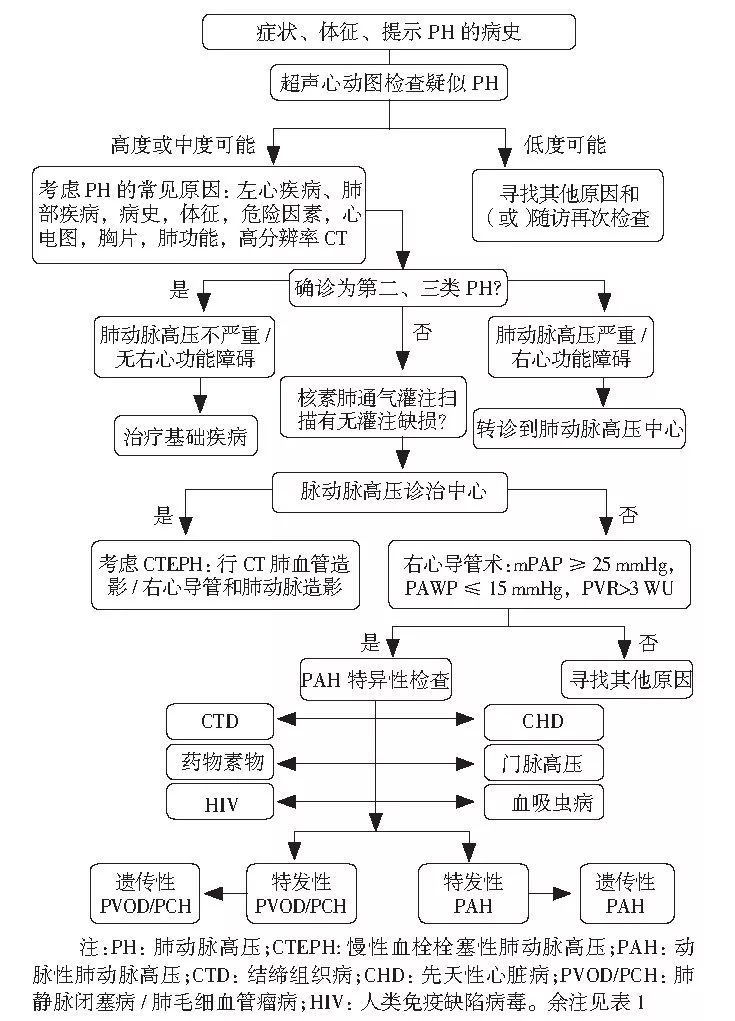
图2 诊断流程
2. 慢阻肺合并PH的筛查诊断方法
(1)在慢阻肺合并PH患者中,心肺运动试验(CPET)可用于评估肺血管运动受限的主要原因。
(2)肺血管疾病或肺动脉高压是活动受限的主要原因:
①肺内气体交换不足
②氧合血红蛋白不足
③因吸气中枢驱动增加引起的高循环和高通气反应
④最大耗氧量(VO2Max)降低
⑤疲劳或呼吸困难的可变症状

图3 慢阻肺合并PH的筛查诊断方法分析
3. 超声心动图作为PH筛查诊断的一线手段
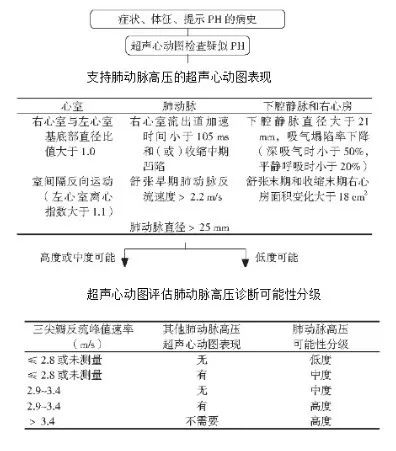
图4 超声心动图诊断表现及分级
4.筛查诊断流程
(1)当患者出现恶化的临床症状、体征、实验室检查和诊断,不能用慢阻肺患者目前肺功能阻塞性通气异常程度、吸烟包年量或胸部CT扫描肺实质破坏程度来解释时,应考虑筛查PH
进行性呼吸困难、活动耐量减低、右心衰竭、血气分析中严重低氧血症和高碳酸血症、DLCO显著减低
(2)针对不同的慢阻肺患者特点适量升高和降低超声心动图的筛查诊断阈值
吸烟量:肺功能、肺部CT、年龄、左心疾病、急性疾病状态、超声检查质量
(3)排查其他类型的PH可能(4)右心浮导管(RHC)
(5)诊断PH的金标准,不推荐用于慢阻肺相关的可疑PH患者的常规诊断
(6)当慢阻肺患者出现以下情况时,可采用RHC进行诊断:
② 需外科治疗(肺移植、肺容积下降等)等进一步诊断和排除诊断;
②可疑PAH或CTEPH;
③ 出现右心衰竭
④ 通过超声心动图检查高度怀疑为PH,考虑需进一步的治疗或研究。
干预与治疗
1.慢阻肺治疗:
(1)常规治疗:吸入支气管扩张剂、吸入激素、氧疗、无创通气/有创通气、肺康复等;
(2)肺移植:重度PH对慢阻肺的肺移植后生存率产生不利影响
2.慢阻肺治疗和管理方案
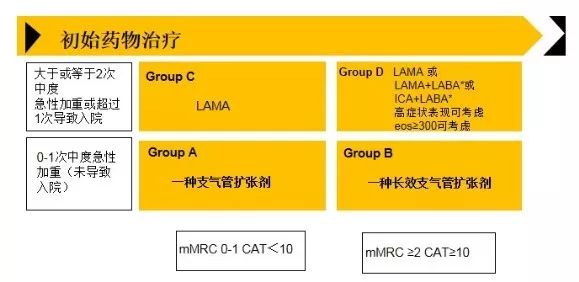
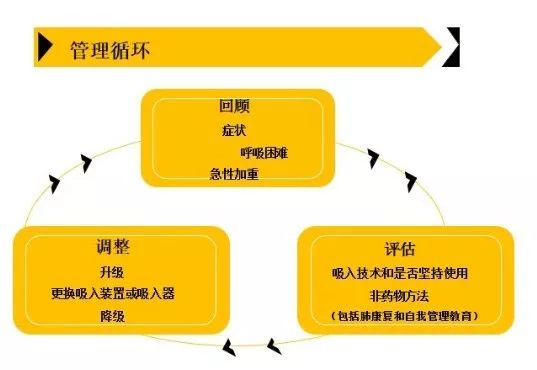
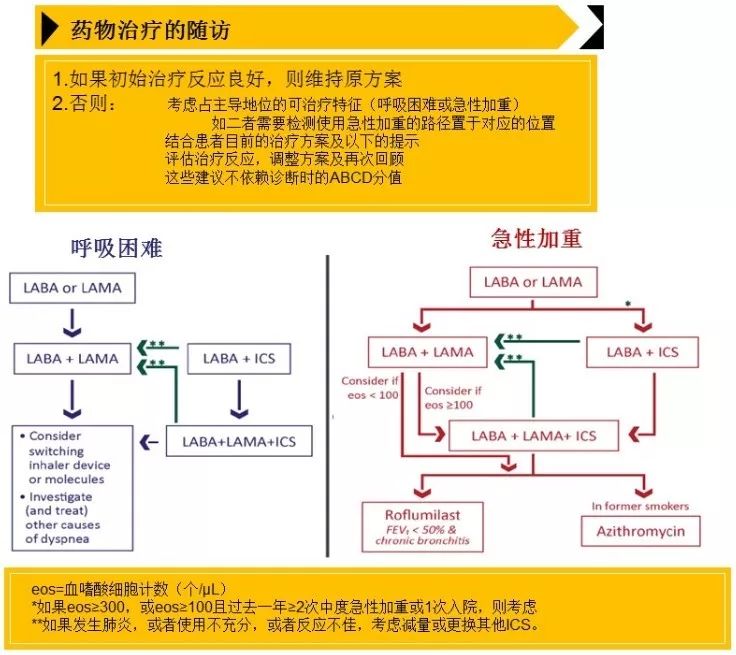
图5 慢阻肺的治疗和管理方案
3. 慢阻肺合并重度PH的干预策略(1)一般性治疗
①长期氧疗:使用静息、睡眠、运动相关的低氧血症的慢阻肺患者,可部分减少慢阻肺相关的PH进展,但很少慢阻肺患者的PAP可恢复到正常值,并且非血管结构异常也无法改善。
② 利尿剂:醛固酮拮抗剂,如螺内酯,可用于没有肺心病禁忌症或右心衰竭的患者;
③抗凝剂:没有研究明确支持使用;
④钙通道阻滞剂:可能对低CI或严重右心衰患者有害(地高辛谨慎用于右心衰患者);
⑤急性严重右心衰的最佳治疗方法尚不清楚,也尚未得到严格的研究,目前与治疗1类PAH的急性右心衰相同的原则。
(2) 特异性治疗
① 血管扩张剂(ESC/ERS 2015指南);
②重度PH(>6-7WU)、低CI(<2L/min/m2)、较轻的肺实质病变(FEV1>60%pred、CT显示不合并极严重的终末期肺实质破坏);
③伴有严重的进行性运动性呼吸困难,特别是伴有运动性胸痛、晕厥或先兆性晕厥-CPET;
④不推荐CCBs等传统扩血管药物;
⑤合并2类PH、1类PH对特异性治疗的影响。
特异性药物治疗
1.磷酸二酯酶5抑制剂
目前FDA批准治疗PAH的两种磷酸二酯酶5抑制剂是西地那非和他达那非呼吸疾病。
相关的中毒PH中,PDE-5I组3年生存率相比对照组显著改善(61.8%VS20.0%)。
(1)西地那非
推荐成人西地那非剂量是20mg 口服 每日三次
与对照组相比,西地那非改善6分钟步行距离(6MWD)、WHO功能心分级状态和mPAP。西地那非合用依前列醇时,可改善6MWD试验和心功能分级状态相关
常见的副作用:头晕、消化不良、恶心和脸红
文献报道西地那非加重V/Q比值不协调,导致气体交换恶化。
研究结论:西地那非能够降低慢阻肺合并重度PH的PVR,改善BODE指数和生活质量,对气体交换无明显影响。
(2)他达那非
成人推荐剂量40mg 口服,每天一次。
临床试验显示,与对照组相比,他达那非可显著改善6MWD、延长临床恶化时间和心脏指数。他达那非和安立生坦联合使用时,可降低死亡、住院和疾病进展的复合终点。
2. 可溶性鸟苷酸环化酶抑制剂
原理:利奥西呱是一种可溶性环鸟苷酸环化酶激动剂,可以结合到NO,刺激cGMP产生,舒张血管。
成人其实推荐剂量1mg口服,每日三次,每2周增加0.5mg,每日三次,直到达到最大推荐剂量耐受量2.5mg,每日三次。
利奥西呱能明显改善PAP和PVR,对肺功能和气体交换无影响。
3. 内皮素-1受体拮抗剂
目前美国FDA批准的3重内皮素受体拮抗剂(ERA)包括波生坦、安立坦和西马替坦。
(1)波生坦
波生坦适用于治疗NYHA分级Ⅱ-Ⅳ级的患者,可提高运动耐量和降低临床恶化。
推荐成人剂量为62.5mg口服每日2次,共四周,然后剂量增加到125mg口服,每日两次。
波生坦能够降低慢阻肺合并PH肺动脉压和肺血管阻力,提高6MWD和BODE指数。
(2)安立生坦
成人用量是5mg或10mg每日一次
临床试验中,安立生坦可以增加6MWD、改善WHO功能分级、Borg呼吸困难指数,改善生存率。
(3)马西替坦
非选择性ET受体拮抗剂,FDA2013年批准
马戏替坦治疗WHO功能Ⅰ-Ⅲ级PAH患者,用以延缓疾病进展。
马西替坦成人推荐剂量是每日10mg 口服
4. 前列腺素
随着依前列醇的出现,1995年前列环素药物第一次被引入
其他复合物包括曲前列环素和伊洛前列环素,随着FDA有批准多种剂量形式包括静脉、皮下注射、口服和间歇性吸入。
伊洛前列环素的急性效应可以改善气体交换和运动耐力,同时保持动脉气体张力和肺功能。
5. 他汀类药物
研究发现他汀类药物治疗与增加6MWD和降低SPAP有关。他汀类药物与对照组在死亡率、停药和不良事件发生率方面无明显差异。
目前药物治疗慢阻肺和肺动脉高压是分开使用。未来可能把药物放在同一个吸入装置中,可能是将来能达到的理想状态。如果是慢阻肺合并重度肺动脉高压的患者,通过吸入治疗既可以改善慢阻肺的适应症,又可以改善肺动脉高压。
总结
慢阻肺合并PH在临床很常见,重度虽然发生率低,但致死率和致残率极高;
相关病理生理机制仍在探索;
超声心动图常用于筛查和诊断PH,但可能导致误诊和漏诊;
慢阻肺合并重度PH患者推荐长期氧疗和选择性给予特异性药物治疗;
目前已有多种药物能够改善慢阻肺合并重度PH的运动耐力、生活质量和生存率等,但部分药物可能导致气体交换恶化;
迄今为止没有来自大样本的RCT研究表明特异性药物可以改善慢阻肺相关PH的症状和结局;
亟需针对慢阻肺相关重度PH患者的长期的随机对照试验,已明确药物治疗的作用和必要性。
免责声明: 本站关于疾病和药品的介绍仅供参考,实际治疗和用药方案请咨询专业医生和药师。

微信扫码◀
免费咨询电话