欢迎光临吉康旅!
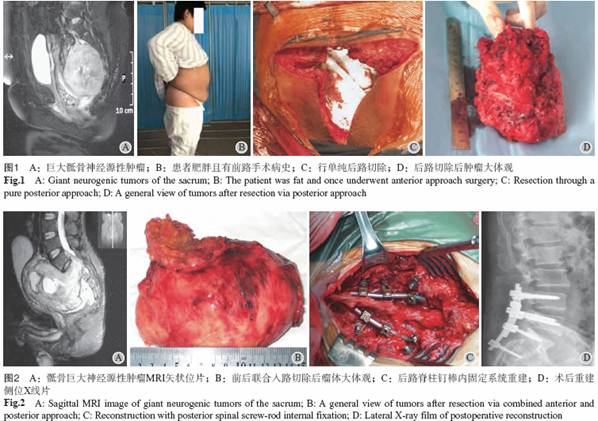
《Of》杂志于2020年3月6日在线发表了一篇由Alba等人在意大利联合撰写的评论,《贝伐单抗在治疗颅内脑膜瘤中的争议作用:综合文献综述》。其中的作用与:一个“(DOI:10.1080/.2020.)。
介绍
脑膜瘤是最常见的原发性颅内肿瘤。今天,当有证据时,手术切除和放疗仍然是治疗选择。近年来,人们发现了不同的致癌途径,为新的个性化靶向治疗奠定了基础。
研究领域
本研究的目的是强调贝伐单抗治疗脑膜瘤的效果、并发症、与其他治疗方法的可能关联以及多参数结果的评估。根据标准,文献综述了贝伐珠单抗在不同WHO分级脑膜瘤治疗中的作用。包括相关论文15篇,其中回顾性临床试验系列6篇,前瞻性试验3篇,单例报告6篇,共134例患者,211例脑膜瘤。
专家意见
由于缺乏提高生存率和相关毒性的有力临床证据,应仔细评估贝伐单抗在治疗脑膜瘤中的应用。为了更好地确定该药物在脑膜瘤治疗中的作用,还需要进一步探索,最好是随机对照试验。
文章重点
III级脑膜瘤和多次复发的脑膜瘤需要额外的治疗。
关于化疗或单独化疗作为手术和放疗后的辅助治疗的作用仍然缺乏证据。
多项研究表明,血管内皮细胞生长因子(VEGF)在脑膜瘤的发病机制中起关键作用。
() 作为一种专门针对血管内皮生长因子 (VEGF) 的单克隆抗体,已被测试用于治疗复发的高级别恶性脑膜瘤。
我们发现缺乏强有力的证据表明接受贝伐珠单抗治疗的高级别脑膜瘤患者可以提高生存率。
关于毒性的数据有限或描述不准确和准确。
01
介绍
脑膜瘤是最常见的颅内肿瘤,起源于大脑和脊髓。据报道,发病率随着年龄的增长而增加(中位年龄为 65 岁,发病率为 7.86 / 100,000 人)。终生风险为 1%。虽然脑膜瘤是最常见的原发性脑肿瘤,但对脑膜瘤的发病机制知之甚少。
根据世界卫生组织的分类系统,80%的脑膜瘤为I级,15%-20%为(WHO)II级和III级,后者也称为高级别脑膜瘤(HGMs)。肿瘤复发最重要的预后因素是组织学分级。WHO I级肿瘤复发率为7-25%,II级肿瘤复发率为29-59%,III级肿瘤复发率为60-94%。
高复发率和对标准手术治疗的抵抗力是高级别脑膜瘤 (HGM) 的特征。II级和III级脑膜瘤的5年复发率分别高达50%和80%。
完全手术切除被认为是治疗的金标准。然而,对于WHO II级和III级脑膜瘤,这种方法往往是不够的,多次复发需要额外的治疗,包括辅助放疗。
化疗(单独或术后辅助治疗)和放疗的效果非常有限,没有证据证明它们的有益效果,评估干扰素和激素制剂疗效的临床试验显示效果有限。
在这种复杂的情况下,缺乏可以复制肿瘤的动物模型阻碍了针对复发性或进行性脑膜瘤的有效药物治疗的开发。
失调的细胞信号通路作为肿瘤转化的驱动因素的重要性受到越来越多的关注。特别是有研究表明血管内皮生长因子(VEGF)在脑膜瘤的发病机制中起重要作用,其表达与肿瘤分级、瘤周水肿和坏死有关。
使用免疫疗法和靶向疗法治疗多种类型的癌症取得了令人鼓舞的成果,这激发了将靶向方法作为脑癌(包括脑膜瘤)治疗选择的新研究兴趣。
贝伐单抗是一种单克隆抗体,专门针对血管内皮生长因子 (VEGF),已用于治疗复发性 HGM。然而,现有文献仍然有限,多为系列案例研究、个别病例报告,很少有综述。因此,对于贝伐珠单抗的治疗效果,目前还没有统一的解释。
基于目前的背景,我们1)贝伐珠单抗治疗复发和进行性脑膜瘤的疗效;2) 并发症;3) 可能与其他治疗方法的关联;4)对贝伐单抗多参数结果评价的文献进行了全面的复习。
02
文献评论
对贝伐珠单抗治疗颅内脑膜瘤当前文献的系统评价。申请包括“()”、“脑膜瘤()”和“()”等检索词,使用MeSH数据库,并按照指南审查2000年至2019年间发表的所有英文论文。
所有有人类参与者的论文,如随机临床试验、前瞻性或回顾性临床试验、病例报告等,都包括在内,不涉及人类受试者的论文被排除在外。其他摘要、评论和评论也被排除在外。每篇文章都经过仔细审查( )以选择组织学证实的难治性( )或进展性( )颅内脑膜瘤病例,这些病例至少接受过一个周期的贝伐珠单抗治疗,无论立体定向放射外科手术是作为辅助治疗还是以前接受了手术。此外,我们仅纳入了以无进展生存率(PFS-6))、总生存率(OS)和影像学肿瘤反应作为6个月主要治疗效果的论文。
为了收集正在进行的临床试验数据,我们于2019年6月18日查阅了数据库,询问了目前使用贝伐单抗治疗难治性进展性脑膜瘤的试验情况。
文献综述和正在进行的临床试验
按照上述标准,最初选择了 28 项研究。经过仔细分析,15篇论文完全符合标准,入选审查,其中6篇回顾性和3篇前瞻性临床试验,6篇病例报告,共134例患者和211例脑膜瘤(多个系列报告患者受多个脑膜瘤影响,特别是那些有综合征的人)(表1)。通过查询截至2019年6月18日的网站,我们发现了5项未发表的临床试验。有两项研究仍在进行中:一项是招募参与者并检查贝伐单抗与电场治疗的相关性();另一个是目前的II期开放标签研究(open-),评估了50例贝伐单抗在难治性脑膜瘤患者中的作用预计在2020年完成() .
另一项涉及 18 名患者的研究评估了贝伐单抗和依维莫司治疗难治性脑膜瘤的效果,但因积聚缓慢而提前终止。一项 II 期随机双盲临床试验旨在确定贝伐单抗在多大程度上降低接受颅脑照射的原发性脑肿瘤和脑膜瘤患者的放射毒性。一项涉及 54 例原发性颅内肿瘤(包括原发性轴内肿瘤和脑膜瘤)的非随机 II 期试验正在进行中。详见表 2。
人口数据
文献回顾共纳入134例接受治疗的脑膜瘤患者211例,其中男性44例,女性45例,性别不明45例。14 项研究报告的中位年龄为 49.8 岁(13-81 岁)。23 名患者患有 2 型神经纤维瘤病。
组织病理学
十项研究(97 例患者和 122 例脑膜瘤)记录了 WHO 分级:I 级脑膜瘤 35 例,II 级脑膜瘤 42 例,III 级脑膜瘤 45 例。在 5 项研究中,没有提供 WHO 分类。
既往治疗
11 项研究(73 名患者)报告了贝伐单抗周期前的治疗。在 73 名患者中,64 名 (88%) 接受了手术切除;50 (68%) 名患者接受了点阵放疗 (RT),24 名患者接受了立体定向放射外科手术。22例患者(30%)在不同国家接受了不同的化疗和生物治疗,其中甲磺酸伊马替尼7例()、羟基脲12例()、帕瑞肽1例()、多配体2例生长抑素受体类似物,替莫唑胺7例、舒尼替尼2例、森宁3例、奥曲肽3例、他莫昔芬1例、RU-4861、洛伐他汀1例、依托泊苷1例。
治疗剂量
13 项研究报告了贝伐单抗的剂量和时间,通常每 2 周使用一次。四项研究报告的剂量为 5 mg/kg,五项研究报告的剂量为 10 mg/kg,其他研究的剂量为 5 mg/kg 或 10 mg/kg。 和其他人每 2 周给予贝伐单抗 10 mg/kg,持续 6 个月,然后每 3 周给予 15 mg/kg。
无进展生存期 (PFS)
五项临床试验报告了无进展生存期 (PFS),范围从 3.7 到 22.5 个月,平均无进展生存期 (PFS) 为 20.8 个月。同事报告了 15 例 I 级脑膜瘤亚组的最高无进展生存期;等。无论组织学分级如何,在 17 名患者中取得了类似的结果。另一方面,在另一组 13 名间变性(III 级)脑膜瘤患者中,报告的无进展生存期 (PFS) 最低。
6 个月无进展生存率(PFS-6) 从 100% 到 43.8%,平均为 71.76%;在一个亚组中,Lou 等报道了接受非联合贝伐珠单抗治疗的 4 名患者的 6 个月无进展生存率最高;该亚组的所有患者均进行了全切除,其中 3 名患者之前接受过化疗,1 名患者接受过放疗和立体定向放射手术. 最低的6个月无进展生存率(PFS-6)(43.8%) 该研究包括15名既往接受过放疗的患者(详见表1)。
放射学反应
在所有研究和所有病例中都评估了放射学反应,仅报告了 1 例(表 1)。在几乎所有研究中,最具代表性的稳定疾病的放射学反应最好。不完整的反应报告。部分反应在上述三个病例报告中都得到了登记,只有13个检查的队列显示出部分成像反应。在这种情况下,其他人取得了最令人鼓舞的结果。结果。报告的I级肿瘤的100%是稳定的,而 II 级和 III 级肿瘤的肿瘤稳定率分别为 86% 和 82%。
并发症
在本综述纳入的 134 例患者中,共有 56 例(41.8%)报告了并发症(表 1),区分如下:发现 4 例,包括肿瘤内出血的颅内并发症。将52例颅外并发症进一步细分为血液学并发症20例(其中血小板减少12例)、颅外出血8例和全身并发症(如肠穿孔、败血症等)32例。
停药25例:报告4例,15例中报告12例(因毒性作用3例,进展9例)。在 Lou 的研究系列中,14 名患者中有 9 名停止治疗,6 名因疾病进展而停止治疗,3 名因毒性作用停止。
局限性
这项研究存在一些局限性。许多研究收集病例报告或回顾性系列研究。此外,报告的证据是观察性的和非对比性的。此外,许多研究缺乏无进展生存期(PFS)和6个月无进展生存期(PFS-6))的临床数据和组织病理学数据。
03 结论
一篇关于 VEGF 通路抑制剂在 II 级和 III 级脑膜瘤患者中的已发表文献综述得出结论,贝伐单抗单独或联合使用的疗效在于它可以提高总体无进展生存期 (PFS)。相反,我们的综合评价表明,由于生存率和相关毒性缺乏改善,因此应仔细评估使用贝伐单抗治疗脑膜瘤。有必要根据单个患者的特点采取多学科的方法。
进一步探讨贝伐单抗的作用,最好依靠随机对照试验,似乎有必要更好地确定其在治疗脑膜瘤中的作用。
04
专家意见
血管生成是脑肿瘤生长和复发中已确认的辅助因子 (co-)。自 2008 年的临床前研究以来,很明显 VEGF 家族及其受体在肿瘤血管生成中起重要作用。今天,已经在 VEGF 通路和干扰它的药物中获得了有趣的肿瘤学结果。
因此,在过去的几年里,抗血管生成因子被使用,不仅用于恶性胶质脑,也用于脑膜瘤的标准治疗。
贝伐单抗是一种抗内皮生长因子(一种血管疾病)的单克隆抗体。其在Ⅱ、Ⅲ级脑膜瘤中的应用研究较少。
近五年来,贝伐单抗的使用越来越多,需要前瞻性研究。
我们对文献进行了全面审查,包括回顾性和前瞻性研究以及正在进行的临床试验(见表 1).
遗憾的是,目前还没有关于贝伐单抗疗效的随机临床试验。60% 的研究(9/15) 包括病例报告或少于 10 个病例的病例系列)。
如果我们考虑 WHO 分类,我们会注意到 II 级和 III 级脑膜瘤占人口的大多数 (71%)。然而,令人惊讶的是,也有几种 I 级脑膜瘤通常可以在没有这种二线治疗的情况下进行治疗。这些数据可能会影响对药物治疗效果的正确评价。
这些研究报告的无进展生存期 (PFS) 范围为 3. 7 个月至 22 个月,具有高度异质性。如表中所示,在大多数情况下(10/15,67%)无进展生存率 (PFS) 或 6 个月无进展生存率 PFS-6 尚未报告。
由于缺乏数据和随机对照试验,因此很难确定贝伐单抗对脑膜瘤的真正益处(就生存和疾病进展而言)。
最近的一项审查得出结论,贝伐单抗是一种治疗选择,可保证在可接受的毒性下改善总体无进展生存期。等。报告(仅摘要,全文尚未发表)更大的 40 名患者系列。
报告的无进展生存期已从 II 级的 15. 3 个月减少到 III 级3. 的 7 个月。事实上,其他大型系列研究,如 等人,(15 名患者)报道,当使用肿瘤体积百分比变化时,肿瘤生长与治疗前肿瘤反应之间没有显着相关性。
不同的研究报告了无进展生存期 (PFS) 和放射学反应方面的良好结果;但是,也有论文假设肿瘤缩小不是持久的,未照射肿瘤的反应明显高于照射肿瘤。区别。
尽管大多数研究缺乏无进展生存 (PFS) 数据,但几乎所有病例都报告了放射学反应(14/15)。是否仅放射学数据足以确定药物疗效的效果结论?等人报道说, 100% 的患者具有放射学稳定的疾病;然而,6 个月的无进展生存率(PFS-6) 为 43%,中位无进展生存期 (PFS) 为6.5 个月)事实上,影像学反应可能与贝伐单抗对照射后变化的影响有关,而不是照射后脑膜瘤组织中真正的活动性肿瘤。
反应的放射学评估(肿瘤体积的相对变化,与基线比较的体积绝对变化、直径变化等)非常不同。
等。一项对15名患者的研究报道,在脑膜瘤中,VEGF通路成分的表达与肿瘤微血管密度之间没有相关性,这证明了贝伐单抗的临床反应有限。在他们的系列研究中,60% 的脑膜瘤已经进展,15 名患者中有 5 名表现出毒性。
在这篇综述中,超过 50% 的患者在接受贝伐单抗治疗之前接受了放射治疗。另一方面,在等人的研究中,包括12名登记患者,50%的患者报告有放射学反应,并且没有人接受过放射治疗。此外,这项研究没有报告 WHO 分类。
Lou等人的研究中,I级脑膜瘤患者的中位PFS和PFS-6比II级和III级差(12.2个月,80%,15. 8 个月和 87.5%)。
这些数据应该促使我们仔细分析贝伐单抗对放射坏死的影响,而不仅仅是对肿瘤生长的影响。事实上,贝伐单抗被推荐用于治疗脑放射坏死。
即使在涉及许多患者队列的研究中(如报告和),研究如 in 和 等报告毒性数据有限或描述不准确(例如带有“最小化毒性”的句子)。报告的颅内并发症主要涉及14例患者。毒性似乎与剂量无关,因为已经报道了较低剂量 (5mg/kg) 和较高剂量 (10mg/kg)。这些方面我们要慎重考虑,尤其是药物的疗效还没有得到充分证明。
我们认为,尽管风险很高,但贝伐单抗可能是复发或进展性疾病(尤其是 II 级和 III 级脑膜瘤)患者的挽救治疗选择。没有强有力的临床数据表明贝伐单抗常规用于大多数疾病有限的颅内脑膜瘤。
免责声明:脑医学交流、神杰信息、脑医学交流旗下脑医学会诊发布的内容知识产权归脑医学交流、主办方、原作者及其他相关权利人所有。未经许可,禁止转载、摘录、复制、剪切、录制等。经授权使用,并须注明出处。欢迎转发和分享。
免责声明: 本站关于疾病和药品的介绍仅供参考,实际治疗和用药方案请咨询专业医生和药师。

微信扫码◀
免费咨询电话