欢迎光临吉康旅!
摘要 在过去的 20 年中,非特异性免疫治疗已被公认为晚期肾细胞癌的标准治疗。近年来,随着对肾癌生物学和分子发病机制认识的不断深入,分子靶向治疗成为肿瘤治疗的研究热点,多种分子靶向治疗药物相继问世,取得了成功治疗转移性肾癌。令人印象深刻的结果。2006年1月,美国食品药品监督管理局(FDA)正式批准舒尼替尼()用于治疗转移性肾细胞癌(mRCC)。本文简要介绍舒尼替尼治疗转移性肾细胞癌的研究进展。泌尿外科乔保平,
关键词 靶向治疗 舒尼替尼 肾细胞癌
的在单元格中。
过去的20年,一直是换格。但是,随着RCC的出现,已经有一些热点。于 2006 年 1 月被 FDA 用于细胞。这给了 RCC by 的一个。
关键细胞
肾细胞癌是我国常见的泌尿生殖系统恶性肿瘤之一。它对放疗和化疗不敏感。约 30% 的肾细胞癌患者可能在治疗期间或手术后发生转移。转移性肾细胞癌的预后较差。中位生存时间为6~12个月,5年生存率不足10%。免疫疗法和生化疗法是目前转移性肾细胞癌的一线治疗方法,但其总有效率仅为10%-20%,且副作用严重,限制了进一步应用。近年来,随着肾细胞癌分子靶向治疗研究的深入,大量临床试验证明了分子靶向治疗对转移性肾细胞癌的疗效。苹果酸舒尼替尼 ( , , ) 是一种新型口服多靶点酪氨酸激酶抑制剂,具有抗血管生成和抗肿瘤双重作用。分别于 2006 年 1 月和 2006 年 7 月获得美国 FDA 批准。和欧洲批准用于治疗转移性肾细胞癌。
1.作用机制
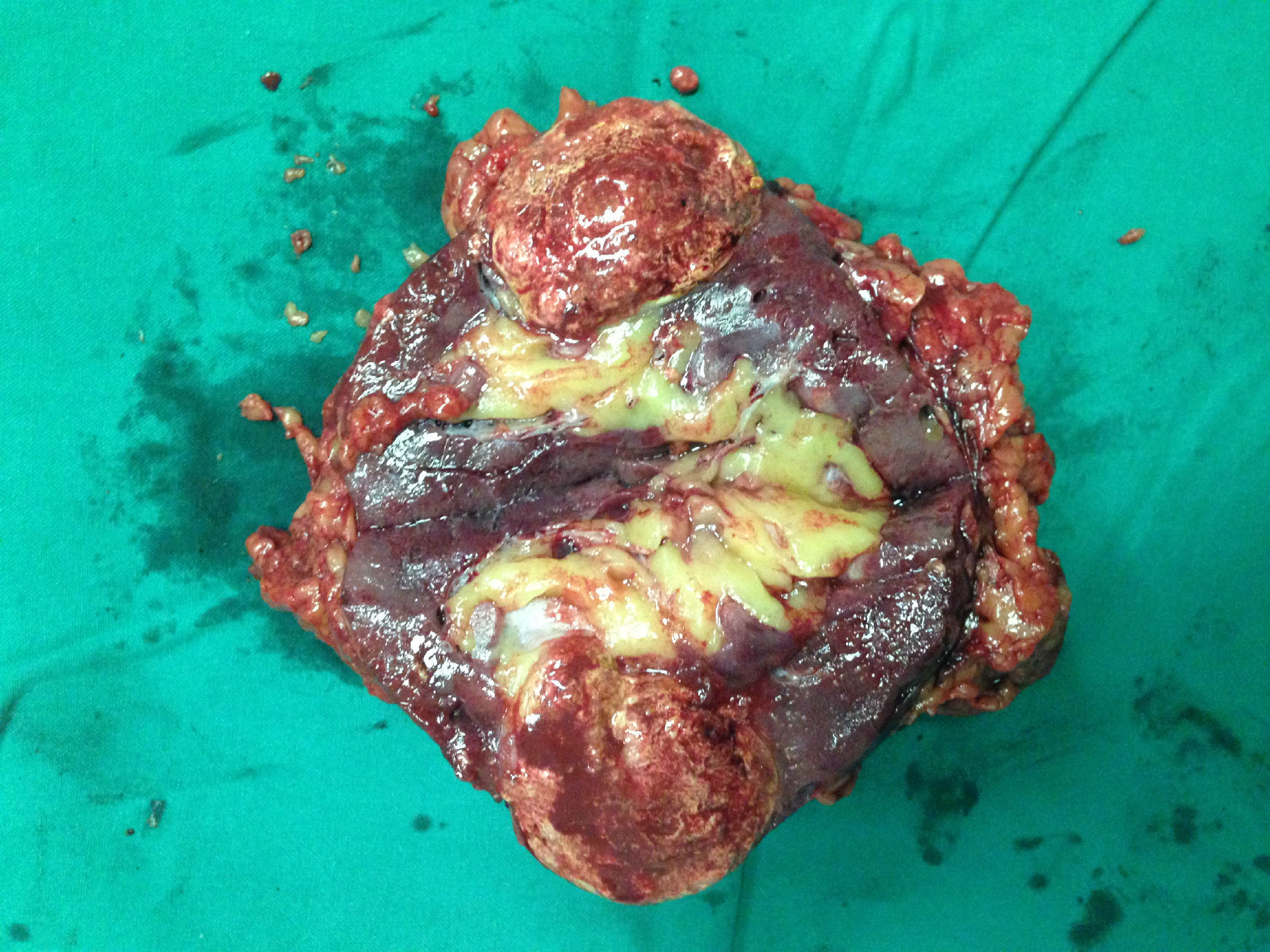
肾细胞癌是一种高度血管化的恶性肿瘤,其发病的分子机制涉及基因突变导致VHL抑癌复合物功能丧失,导致下游HIF1α和HIF2α的积累[1],导致血管内皮生长因子(VEGF)。、表皮生长因子受体(EGFR)、血小板衍生生长因子(PDGF)和转化生长因子-α(TGF-α)等蛋白过表达。这些因素在肿瘤的发生、发展和转移中起着非常重要的作用[2]。
舒尼替尼可以同时阻断和信号转导通路,从而达到更强的抗血管生成作用。研究发现,同时阻断和其他酪氨酸激酶的活性比单独阻断酪氨酸蛋白激酶更有效。效果更强[4-7]。
2.药代动力学研究
药代动力学数据主要来自135名健康志愿者和266名实体瘤患者[8]。舒尼替尼在口服给药后 6 至 12 小时 (Tmax) 达到最大血浆浓度 (Cmax),而 50 至 100 ng/ml 是抑制受体磷酸化所需的最低血浆浓度。食物摄入对生物利用度和对活性代谢物的暴露没有影响。体外实验表明,舒尼替尼及其主要活性代谢物的人血浆蛋白结合率分别为95%和90%,在100~/ml浓度范围内无浓度依赖性。表观分布容积 (Vd/F) 为。在25~的剂量范围内,血浆曲线下面积(AUC)和最大血浆浓度(Cmax)随剂量成正比增加。舒尼替尼主要由细胞色素P450代谢,产生的主要活性代谢物进一步代谢。其主要活性代谢物占总接触量的23-37%,主要通过粪便排泄。在 C14 标记的舒尼替尼的质量平衡人体试验中,61% 的剂量在粪便中排泄,而药物和代谢物的肾脏排泄约占剂量的 16%。总口服清除率 (CL/F) 为 34 至 62 L/小时。患者间变异系数为40%。舒尼替尼和主要活性代谢物的半衰期 (t½) 分别为 40-60 小时和 80-110 小时。当达到稳态血药浓度时,舒尼替尼及其主要活性代谢物的总血药浓度为62.9~101 ng/ml。舒尼替尼的药代动力学在健康志愿者和肿瘤患者之间没有显着差异。
3.临床前研究
在临床前研究中,舒尼替尼已被证明可抑制许多细胞系和动物异种移植模型中的肿瘤生长和增殖。在HT-29与结肠癌、NCI-H226非小细胞肺癌、WM-266-4黑色素瘤、786-0肾细胞癌、A431表皮样癌异种移植动物模型的研究中[9],每日给药单药可使肿瘤消退而不产生耐药性。在异种移植动物模型中,舒尼替尼联合多西他赛、氟尿嘧啶或阿霉素等化疗药物在乳腺癌异种移植动物模型中,或舒尼替尼联合顺铂在小细胞肺癌中,均能观察到相加或协同的治疗效果,且动物耐受性好,死亡率低,体重无减轻。
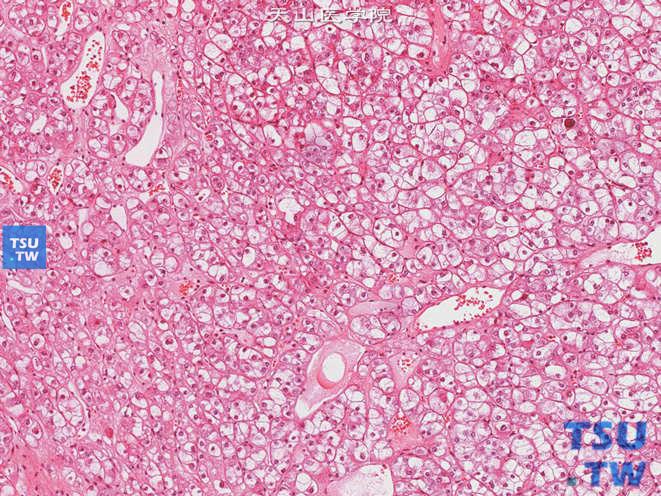
4.临床研究
4.1 I期临床试验舒尼替尼治疗多种恶性实体瘤的I期临床试验,治疗方案包括:2/1方案(给药2周,休息1周,3周1周期), 2/2方案(给药2周,休息2周,4周为1个周期),4/2方案(给药4周,休息2周,6周为1个周期);剂量水平是:
25mg/d、50mg/d、75mg/d和/d。研究发现,50mg/d 剂量水平产生大于 50ng/ml 的血浆浓度,在临床前研究中已显示出足够的抑制活性。在 75 mg/d 的剂量水平下,患者开始出现剂量限制性毒性 (DLT),例如疲劳、虚弱和血小板减少 [8]。疲劳是最常见的副作用,主要发生在服药2周后,停药期可恢复。在早期疗效分析中,1例甲状腺癌患者、4例转移性肾细胞癌患者、4例神经内分泌瘤患者和6例GIST患者观察到部分缓解(PR)。在 2/2 或 4/2 方案中观察到的剂量水平 [11]。根据这些 I 期临床试验的结果,50 mg/d,
4.2 II期临床试验 2006年,等[12, 13]报道了两项非对照II期临床试验,其中舒尼替尼作为二线药物分别治疗了63例免疫治疗失败的患者和106例免疫治疗失败的患者对于mRCC患者,给药方式为50mg/d,4/2方案。第一项试验的结果显示,25 例(40%)PR,17 例(27%)稳定(SD)超过 3 个月,中位无进展生存期(PFS)为 8.7 个月,中位总生存期(OS)为 16.4个月。第二项试验结果显示,36 例(34%)患者达到 PR,30 例(29%)患者 SD 持续时间超过 3 个月,中位 PFS 为 8.3 个月。在这两项试验中,常见的主要不良反应为:疲劳(28%)、腹泻(20%)、口腔炎(26%)、皮炎(12%)、高血压(11%)。这些反应可以在停药后消失,也可以在治疗过程中积极预防和治疗。根据该研究结果,美国 FDA 批准舒尼替尼用于治疗晚期肾细胞癌。2007年ASCO年会等公布更新的临床研究数据,168例可评价患者中,ORR为45%,中位PFS8.4个月,中位OS为22.3个月,中位有效病程11.6个月,其中完全缓解(CR)大于2年1例,2年生存率为48%。更新数据显示,舒尼替尼二线治疗晚期肾细胞癌的OS接近2年,明显长于传统二线治疗药物12.7个月。数据进一步肯定了舒尼替尼作为二线治疗的用途。功效。
等 [14] 报道了一项针对 61 名贝伐单抗治疗后复发的 mRCC 患者的舒尼替尼 II 期临床研究。结果显示,23% 的患者出现 PR,35 名患者(57%)出现疾病进展(PD)。中位有效持续时间为 36 周,PFS 为 30 周,2 年生存率为 48%。研究结果表明,舒尼替尼治疗复发性贝伐单抗的mRcc患者有效,且两种药物之间不存在交叉耐药[15]。
4.3 III 期临床试验 在 2006 年 ASCO 会议上,等人 [13] 报告了一项 III 期随机对照试验,比较了舒尼替尼和干扰素 α (IFN-α) 作为 mRcc 一线治疗的疗效。750例未经治疗的转移性肾透明细胞癌患者按1:1随机分为舒尼替尼组(50 mg/d,用药4周,停药2周)和IFN-α组(皮下注射)。, 每周 3 次,第 1 周 3MU,第 2 周 6MU,第 3 周后 9MU,6 周为 1 个周期),2006 年 2 月后允许使用 IFN-α 的患者可转为疾病进展后舒尼替尼治疗。该研究的主要终点是 PFS,次要终点是 OS、ORR、安全性和患者报告的结果。该试验的最新结果在 2008 年 ASCO 年会上公布。舒尼替尼组和IFN-α组的OS分别为26.4个月和21.8个月(P=0.051),排除影响干扰素α组其他治疗交叉引起的因素,两组的OS分别为26.4个月和20.0个月(P=0.036 2).在研究结束后未接受其他治疗的患者中,舒尼替尼组的中位 OS 是 IFN-α 组的 2 倍(28. 1 个月 vs 14. 1个月,P=0.003)。研究者评估的舒尼替尼和IFN-α的ORR分别为47%和12%,独立分析机构的结果分别为39%和8%,分别。
5.不良反应
与上市的单靶点药物相比,舒尼替尼抑制多靶点的分子机制可能导致更多潜在的不良反应。然而,大多数不良反应为 1-2 级且易于处理。最常见的不良反应包括疲劳、腹泻、恶心、粘膜炎/口腔炎、呕吐、消化不良、腹痛、便秘、高血压、皮疹、手足综合征、皮肤颜色变化、味觉变化、厌食和出血[16]。严重不良反应包括:左心室功能障碍、QT间期延长、出血事件、高血压、甲状腺功能减退、肾上腺功能障碍、胰腺功能障碍、静脉血栓栓塞事件、癫痫、肝功能、胰酶和肌酐水平升高、血液学反应等实验室异常[17]。特别值得注意的是甲状腺功能减退症,Rini 等人报道,在接受舒尼替尼治疗的 73 名转移性肾细胞癌患者中,66 名可评估患者中有 56 名(85%)的甲状腺功能检查有一项或多项异常。虽然甲状腺激素可以改善这种症状,但需要进行常规监测,并需要进一步研究。一项正在进行的国际开放标签扩大招募试验分析了舒尼替尼<6个月(短期)和≥6个月(长期)作为转移性肾细胞癌一线和二线治疗的安全性。结果表明,对晚期肾细胞癌患者进行长期舒尼替尼治疗与总体不良事件发生率增加相关,但严重的毒性不具有累积性。和 Rini 等人报道,在接受舒尼替尼治疗的 73 名转移性肾细胞癌患者中,66 名可评估患者中有 56 名(85%)的甲状腺功能检查出现一项或多项异常。虽然甲状腺激素可以改善这种症状,但需要进行常规监测,并需要进一步研究。一项正在进行的国际开放标签扩大招募试验分析了舒尼替尼<6个月(短期)和≥6个月(长期)作为转移性肾细胞癌一线和二线治疗的安全性。结果表明,对晚期肾细胞癌患者进行长期舒尼替尼治疗与总体不良事件发生率增加相关,但严重的毒性不具有累积性。和 Rini 等人报道,在接受舒尼替尼治疗的 73 名转移性肾细胞癌患者中,66 名可评估患者中有 56 名(85%)的甲状腺功能检查出现一项或多项异常。虽然甲状腺激素可以改善这种症状,但需要进行常规监测,并需要进一步研究。一项正在进行的国际开放标签扩大招募试验分析了舒尼替尼<6个月(短期)和≥6个月(长期)作为转移性肾细胞癌一线和二线治疗的安全性。结果表明,对晚期肾细胞癌患者进行长期舒尼替尼治疗与总体不良事件发生率增加相关,但严重的毒性不具有累积性。虽然甲状腺激素可以改善这种症状,但需要进行常规监测,并需要进一步研究。一项正在进行的国际开放标签扩大招募试验分析了舒尼替尼<6个月(短期)和≥6个月(长期)作为转移性肾细胞癌一线和二线治疗的安全性。结果表明,对晚期肾细胞癌患者进行长期舒尼替尼治疗与总体不良事件发生率增加相关,但严重的毒性不具有累积性。虽然甲状腺激素可以改善这种症状,但需要进行常规监测,并需要进一步研究。一项正在进行的国际开放标签扩大招募试验分析了舒尼替尼<6个月(短期)和≥6个月(长期)作为转移性肾细胞癌一线和二线治疗的安全性。结果表明,对晚期肾细胞癌患者进行长期舒尼替尼治疗与总体不良事件发生率增加相关,但严重的毒性不具有累积性。
6.联合用药
舒尼替尼联合其他药物治疗晚期肾细胞癌的研究也在进行中。舒尼替尼联合吉非替尼治疗 31 例 mRCC 患者的 II 期临床研究初步结果在 2007 年 ASCO 年会上公布。舒尼替尼(4/2方案)联合吉非替尼/d的最大耐受剂量(MTD)为37.5mg。在 36 名可评估患者中,11 名(30%)为 PR,15 名(42%)为 SD。毒副作用主要为腹泻(10%)和消化道出血(6%),2例患者因治疗相关毒副作用退出试验组。一些患者也出现心室射血分数降低和心律失常,但在停止治疗后是可逆的。初步研究结果表明,舒尼替尼联合吉非替尼治疗mRCC具有良好的耐受性和临床疗效。该试验仍在进行中,入组患者的数量正在增加,等待进一步的研究结果。
7.总结与展望
舒尼替尼是一种新型小分子多靶点酪氨酸激酶抑制剂,被欧洲泌尿外科协会(EAU)[18]和美国国家综合癌症网络(NCCN)[19]推荐水平最高。晚期肾细胞癌的一线药物。临床试验表明,舒尼替尼治疗晚期肾细胞癌具有确切的抗肿瘤作用,但完全缓解率较低,类似于舒尼替尼主要抑制肿瘤细胞和新生血管的形成,但不能直接杀伤与肿瘤细胞有关。此外,单个多靶点药物无法作用的每个靶点都可以达到自己的最佳抑制浓度。因此,如何与不同作用机制、不同靶点的药物、免疫制剂、
免责声明: 本站关于疾病和药品的介绍仅供参考,实际治疗和用药方案请咨询专业医生和药师。

微信扫码◀
免费咨询电话