欢迎光临吉康旅!
*仅供医疗专业人士阅读和参考
赛沃替尼的上市,为中国肺癌患者带来了更多的机遇和曙光。
2021年6月22日,塞沃替尼获批在中国上市,用于治疗外显子跳跃突变的局部晚期或转移性非小细胞肺癌( )患者。作为国内首个也是目前唯一获批的MET抑制剂,赛沃替尼打破了以往无药可用的困境,为国内此类患者提供了全新的靶向治疗选择。在2021年版的《中国临床肿瘤学会(CSCO)非小细胞肺癌诊疗指南》中,西沃替尼也被列为治疗外显子跳跃突变的II类推荐药物。
肿瘤内科频道有幸邀请赛沃替尼获批注册研究的主要研究者之一一、浙江大学医学院附属第一医院周建英教授解读应用前景。
获得CSCO指南推荐2021版,
为国内肺癌患者带来更多新光
在2021年CSCO年会上,2021版CSCO非小细胞肺癌诊疗指南(以下简称《指南》)更新内容正式公布。其中,在晚期靶向治疗中,《指南》增加了外显子跳跃突变的新药推荐,II级推荐中,推荐西沃替尼(3类证据)作为未发生外显子跳跃突变患者的一线治疗。使用靶向治疗。治疗选择。
周建英教授指出:“随着肺癌罕见靶点药物的陆续研发和获批,我们的CSCO《指南》也不断更新。获批上市,自然是国内《指南》的推荐,成为中国外显子跳跃突变患者治疗的新标杆。”
作为肺癌的驱动基因之一,外显子跳跃突变是临床靶向治疗的重要靶点。作为一种创新的、高选择性的 MET 抑制剂,赛沃替尼在注册临床研究中取得了突出的成果。.
中国是肺癌大国,
“稀有目标”其实并不“罕见”
在我国,肺癌的发病率和死亡率均居恶性肿瘤之首。最新数据显示,2020年我国将有超过81万人患肺癌,超过71万人死于肺癌[1]。
靶向治疗开创了肺癌精准治疗的新时代,为驱动基因突变的患者带来更好的治疗。尤其是随着基因检测技术的发展,除了EGFR、ALK等常见和稀有靶点外,MET、RET、ROS1等“稀有靶点”也逐渐受到关注。
MET通路异常在肺癌中以多种形式出现,包括外显子跳跃突变、MET扩增、MET蛋白过表达和MET融合。它可以用作主要驱动基因或次要驱动基因。例如,MET扩增是EGFR等驱动基因突变患者接受TKI治疗后获得性耐药的重要机制;外显子跳跃突变作为主要的驱动基因,在肺癌中的总体发生率为3%-4%[2],相对少见。“在临床试验中,我们中心一共筛选了29名患者,最终只有5名患者入组。可见筛选失败率非常高,这也反映出外显子跳跃突变确实很少。” 周建英教授说。
然而,虽然外显子跳跃突变的发生率较低,但由于我国肺癌患者数量众多,外显子跳跃突变的患者也不少。以往此类患者主要以化疗和免疫治疗为主,但疗效并不理想。之前的一项临床研究[3]发现,接受一线化疗的外显子跳跃突变患者的中位总生存期(OS)仅为6.7个月,而EGFR突变阴性患者(11.@ > 2 个月)预后较差。在免疫治疗方面,对24例接受免疫治疗的外显子跳跃突变患者进行分析[4],客观缓解率(ORR)为17%,中位无进展生存期(PFS)仅为1.9个月,效果没有达到预期。
幸运的是,作为国内首个也是目前唯一获批用于外显子跳跃突变适应症的新一代高选择性MET抑制剂,赛沃替尼的上市填补了国内MET抑制剂的空白,服务于国内此类患者。提供了靶向治疗的新选择。
既有效又安全,
为患者带来显着益处
赛沃替尼获批在中国上市,是基于上海交通大学附属胸科医院卢顺教授牵头、在全国32家医院开展的中国II期临床研究结果。该研究成果于2019年美国癌症研究协会(AACR)年会上首次公布,全文于2021年6月发表于《柳叶刀呼吸医学》(The ,The)[5]。
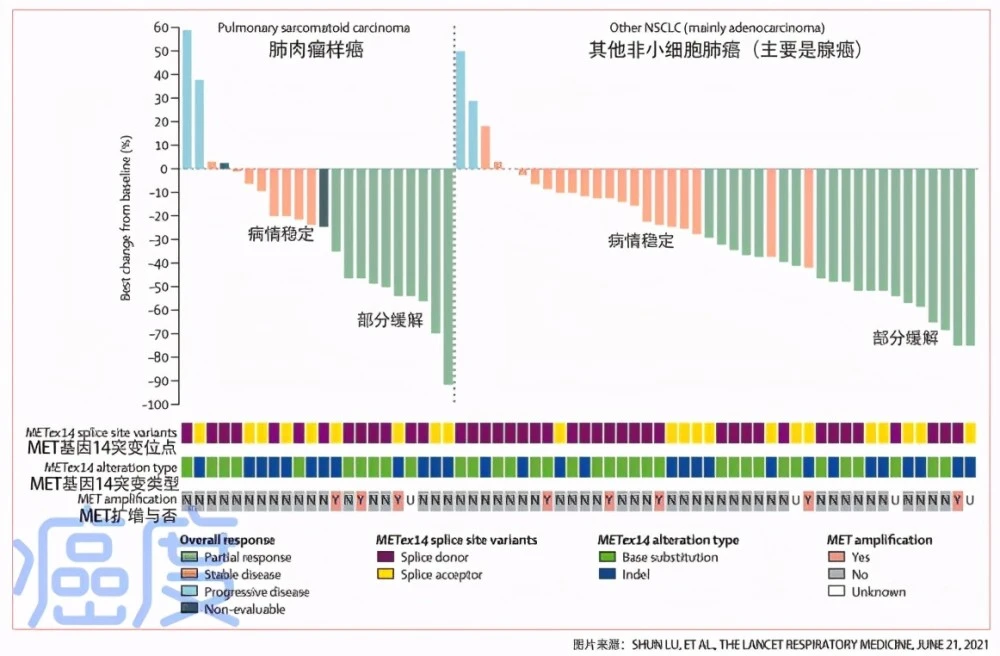
共有 70 名局部晚期或转移性外显子跳跃突变和组织学类型为肺肉瘤样癌 (PSC) 或其他亚型的患者被纳入研究。患者既往至少接受过一线全身治疗(或不耐受),且出现进展或不能耐受治疗毒性,接受西沃替尼治疗(体重≥50kg,体重<50kg),每日一次口服,21天为一个周期,治疗直至疾病进展或出现不可耐受的毒性。
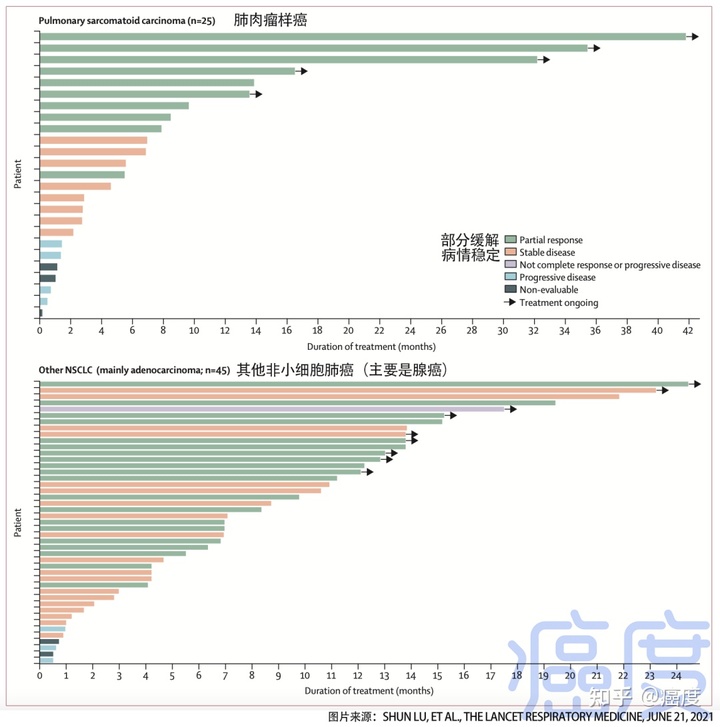
研究结果显示,独立审查委员会(IRC)评估的ORR为42.9%(95% CI 31.1%-55.3%),疾病控制率(DCR)为82.9%,7例(10%)持续缓解12个月以上,中位PFS6.8个月,中位OS为12.5 个月。
此外,一项亚组分析显示,在肺肉瘤样癌人群中,ORR为40%,中位缓解持续时间为17.0个月,中位PFS为5.5个月;在脑转移患者中,ORR达到47%,DCR达到93%,中位PFS达到6. 9个月。
“西沃替尼治疗外显子跳跃突变患者的临床效果很好。ORR和OS的数据相当可观,安全性非常好。即使出现不良事件,也很轻微。很少有患者因停药而停药。” “治疗。”周建英教授说,“西沃替尼对于外显子跳跃突变患者具有显着的临床益处,其上市为此类患者带来了延长生存期的机会。”
自2021年6月22日获批以来,赛沃替尼已上市两个多月,在临床实践中的表现也非常出色。“在我院,目前赛沃替尼主要用于后线治疗。在这些接受赛沃替尼治疗的患者中,可以观察到肿瘤较之前有所缩小或稳定,药物安全性良好。” 周建英教授表示,未来希望赛沃替尼能尽快纳入医保,减轻患者的经济负担,让更多患者受益。
精准治疗,检测先行,
如何准确发现MET目标异常?
在新版《指南》中,对于晚期患者,建议通过单基因检测技术或二代测序技术(NGS)在肿瘤组织中进行MET扩增、外显子跳跃突变等基因。如果没有组织样本,请考虑测试游离/循环 DNA (cf/)。该推荐为II级推荐,也体现了国内肺癌专家对MET靶点检测的高度重视。
精准治疗,检测为先,周建英教授强调了准确检测反向外显子跳跃突变的重要性。目前,主要指南一致推荐检测外显子跳跃突变。临床上建议有条件的患者应尽可能筛查基因突变,无论是第一代/NGS还是RT-PCR技术。当有基因检测时,患者应尽量确认基因突变,如果无法获得组织样本,血液样本也可以作为重要的补充。“临床上,我们通常对接受一线治疗的新治疗患者进行外显子跳跃突变检测。” 周建英教授说。
但由于基因突变位点的复杂性和多样性,临床实践也反映出外显子跳跃突变基因的检测方法和解释规范还存在一系列问题。未来仍需提高检测意识,建设标准化基因检测平台。,优化基因检测技术,建立和统一检测质量控制标准。
从跳过外显子突变到MET扩增,萨沃替尼有望造福更多患者
MET扩增是EGFR-TKI治疗后的耐药机制之一。第一、二代EGFR-TKI[6-7]耐药发生率为5%-21%,第三代EGFR-TKI[6-7]8-9]耐药发生率为15%-30% .
MET扩增检测方法主要有荧光原位杂交(FISH)、NGS、免疫组化(IHC)等方法。其中,组织FISH仍是临床实践中MET扩增的金标准。
“用 治疗 MET 扩增的患者也有很好的效果,中位 PFS 约为 10 个月。” 周建英教授说。用于 MET 扩增的赛沃替尼在临床研究中显示出良好的抗肿瘤活性。该研究[10]纳入了EGFR抑制剂耐药后MET扩增的患者,并接受了+治疗。结果显示,对于第一/二代EGFR-TKI治疗耐药的患者,无论是否存在突变,+治疗的ORR可达64%-67%,中位PFS为10个月. 关于。对于奥希替尼耐药和MET扩增的人群,奥希替尼联合奥希替尼治疗的ORR为20%,中位PFS5.4个月。
赛沃替尼作为国内研发的1类新药,多次登上国际舞台。其上市标志着国内外显子跳跃突变药物的研发和转化取得重要突破,与国际药物研发转化水平保持一致。从外显子跳跃突变到MET扩增,从肺癌到泛肿瘤(胃癌、肾癌)治疗,未来将进一步探索赛沃替尼在MET通路异常肿瘤中的临床应用价值,造福更多患者。
专家简介
周建英教授
博士生导师,浙江大学教授
浙江大学医学院附属第一医院呼吸重症医学科主任
肺病门诊主任
中国第一批呼吸专科培训基地主任
中华医学会呼吸病学分会全国常务委员会
中华医学会呼吸病学分会肺癌组副组长
中国医学促进会胸肿瘤分会副理事长
浙江省医师协会呼吸内科医师分会会长
浙江省医学会呼吸病分会原主席
浙江省抗癌协会肺癌专业组副主任委员
参考:
[1]Sung H、J、RL 等。2020:185年的36个[J]. CA: a for, 2021, 71(3): 209-249.
[2]郭锐,罗杰,J,等。MET--与[J].Nat Rev Clin。2020;17(9):569-587.
[3] Gow CH, MS, Wu SG, et al. 肺中 MET 外显子 14 至东 [J]. 肺。2017; 103:82-89.
[4] JK, GC, Shu CA, et al. PD-L1 和 MET 外显子 14 肺 [J]. , 2018, 29(10): 2085-2091.
[5] 陆生, 方杰, 李翔, 等. 入非细胞肺 MET 外显子 14: a, -arm, open-, 2 [J]. , 2021.
[6] G, G. C-MET 用于非细胞肺 [J]. 意见。2018;27(4):363-375.
[7]Bean J, C, Shih JY, et al. MET伴或在EGFR肺伴或[J]. Proc Natl Acad Sci US A. 2007;104(52):-7.
[8] SS, Y, Zhou C, et al. of to -line:来自 III 的数据。2018 ESMO..
[9] 王 Y, 李丽, 韩锐, 等. by next-for with MET to [J].肺。2018;118:105-110.
[10] V, Ji-Youn Han, et al. 加上EGFR-,MET-,非细胞肺对EGFR:来自a,open-,1b [J].. 2020;21(3):373-386.
免责声明: 本站关于疾病和药品的介绍仅供参考,实际治疗和用药方案请咨询专业医生和药师。

微信扫码◀
免费咨询电话