欢迎光临吉康旅!
患者女性,48 岁,因进行性劳力性呼吸困难和左胸痛入院 1 周。她从不吸烟。患者在就诊前 3 周开始接受阿哌沙班治疗,无双侧肺栓塞,之前未服用任何药物。胸部 CT 血管造影显示双侧亚厘米肺结节。患者出院后,在家中通过鼻导管吸入3-4L/min的氧气。患者在过去两个月内感到疲劳加剧,并在一个月前发现不明原因的体重减轻了 4 公斤。否认吸烟、饮酒和其他爱好。
既往史:6年前患淋巴瘤,放化疗后痊愈。
生命体征:体温:37.1℃,血压:133/84 mmHg,心率:90 bpm,血氧饱和度:92%(鼻导管吸氧2L/min)。
体格检查:心音未闻或异常;左肺野呼吸音完全消失。颈静脉无扩张,双下肢无水肿。
胸部X线显示左侧胸膜腔内有大量积液,纵隔向右移位。立即将患者转诊至急诊科。
实验室检查(参考范围):白细胞10.6×109/L(3.4-9.6×109/L);血红蛋白 127 克/升 (116-150 克/升);国际标准化比值1.4(0.9-1.1);血肌酐0.9mg/dL(0.59-1.@ >04 mg/dL);N 端 B 型利钠肽前体 (NT-) 122 pg/mL (
1. 以下哪个是对该患者最重要的诊断测试?
A. 重新检查血红蛋白
B. 血培养
C. 胸腔穿刺术、胸水培养和细胞学
D. 带有肺泡灌洗和支气管超声的支气管镜检查
E. 经胸超声心动图
大量单侧胸腔积液的鉴别诊断包括血胸、近期胸腔积液、恶性胸腔积液、脓胸-肺炎性胸腔积液和心力衰竭。考虑到患者突然发病、近期肺栓塞和抗凝状态,必须考虑血胸。但是,患者没有血容量不足的迹象,无需重新检测 Hb。感染可引起单侧胸腔积液,但患者无发热,血流动力学稳定,仅有轻度白细胞增多。不考虑败血症。
胸腔穿刺有助于明确积液的性质,进一步缩小鉴别诊断的范围。图像上没有可见病变的证据,支气管镜检查几乎没有诊断价值。
经胸超声心动图可用于评估心力衰竭或瓣膜功能障碍。心力衰竭可导致肺水肿和双侧胸腔积液,单侧胸腔积液少见。患者无心力衰竭体征(下肢水肿、颈静脉扩张、心律不齐等),NT-未升高。
患者入院后暂停抗凝治疗。2.当场胸腔穿刺引流浆液5L,放置胸管持续引流。胸水实验室检查:pH 7.33、 总有核细胞 572(56% 淋巴细胞),非典型细胞,乳酸脱氢酶 (LDH) 399 U/L,总蛋白 45 g/L,甘油三酯 51毫克/分升。革兰氏染色阴性。
获得胸水培养和细胞学结果,结果待定。总血清蛋白为 74 g/L(参考 63-79 g/L)。血清 LDH 尚未经过测试。胸部CT复查:左侧胸腔积液好转,双侧多发亚厘米肺结节。
2. 以下哪个是胸腔积液最可能的原因?
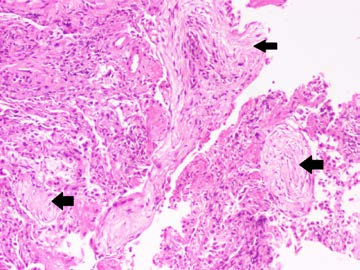
A. 恶性肿瘤
B.脓胸
C. 乳糜胸
D. 心力衰竭
E. 肾病综合征
根据标准,如果满足以下≥1个标准,胸腔积液被归类为渗出性:
① 胸水蛋白/血清蛋白> 0.5,
② 胸水LDH/血清LDH> 0.6,
③胸水LDH>正常血清LDH上限(222U/L)的2/3。
考虑到患者胸水LDH升高,为渗出性。在出现血性渗出液、近期肺栓塞伴非故意体重减轻以及影像学提示多发肺结节的情况下,胸腔积液最可能的原因是恶性肿瘤。
脓胸是渗出性胸腔积液的另一个原因。革兰氏染色阴性、pH> 7.2 且胸腔穿刺术中无明显脓液不支持该诊断。乳糜胸引起的渗出性胸腔积液是由胸导管损伤引起的,常见于手术创伤。然而,该患者的胸水甘油三酯是正常的,可以排除诊断。
心力衰竭和肾病综合征胸腔积液的性质是渗漏而不是渗出液。初次胸腔穿刺后,患者的胸腔引流液很少。胸腔积液细胞学诊断为腺癌,免疫组化(IHC)结果与原发肺相一致。患者随后被转至肿瘤科以确定下一步治疗方案。
3. 以下哪个检查对患者的治疗最有指导意义?
A. 最大肺病灶的经支气管活检
B. 胸水分子检测和免疫组化染色
C. 正电子发射计算机断层扫描 (PET-CT)
D. 脑磁共振成像 (MRI) 扫描
E. 外周血流式细胞术
由于肺腺癌的细胞学确诊是从胸腔积液中获得的,因此不需要从原发肺病变中获得诊断。胸水细胞学检测恶性肿瘤的总体敏感性仅为60%;重复测试可将灵敏度提高到 75%。根据胸水细胞学诊断,临床分期直接升至IV期,无法治愈。
基于表皮生长因子受体(EGFR)和间变性淋巴瘤激酶(ALK)等致癌基因突变开发的一系列已获批的靶向致癌基因的小分子抑制剂(SMI)极大地改变了肺部恶性肿瘤的治疗前景。此外,对于没有靶向突变的患者,程序性死亡配体1(PD-L1))的表达水平将直接影响初始治疗的选择。
PET-CT 和脑部 MRI 对确定疾病负担和治疗反应非常重要。但对于已知转移性疾病的患者,分子检测和 IHC 对于确定适当的初始治疗是最重要的。
流式细胞术可用于诊断白血病和某些淋巴瘤。患者虽有淋巴瘤病史,但已接受明确治疗,长期复发的可能性极小。
在 95% 的胸水肿瘤细胞中检测到 PD-L1 表达,但胸水量不足以检测基因突变。通过下一代测序对循环肿瘤 DNA 的评估未发现任何基因组变化。PET-CT 和脑部 MRI 未显示胸外转移的证据。
4. 以下哪个是该患者的最佳治疗选择?
A. 阿来替尼(ALK 抑制剂)
B. 奥希替尼(EGFR 抑制剂)
C. 派姆单抗
D. 卡铂 + 培美曲塞 + 派姆单抗
E. 卡铂 + 紫杉醇 + 派姆单抗
过去几年,对靶向基因突变的探索极大地改变了晚期非小细胞肺癌()的治疗。 是一种靶向 ALK 的 SMI,用于治疗携带 ALK 突变的肿瘤。奥希替尼靶向 EGFR,用于治疗 EGFR 突变的肿瘤。对于没有明确基因突变的患者,上述治疗是不可行的。
派姆单抗是 PD-L1 表达 > 50% 且没有高肿瘤负荷或快速疾病进展的证据的一线治疗。本例在2-3周内出现大量胸腔积液,病情迅速进展的可能性较大。因此,派姆单抗单药治疗是不合适的。
卡铂+培美曲塞+派姆单抗用于PD-L1表达为50%且肿瘤负荷高或疾病进展迅速的肿瘤病例。
对于PD-L1表达<50%的晚期肺鳞癌患者,卡铂+紫杉醇+派姆单抗是首选。
患者肿瘤的PD-L1表达为95%,但患者在2-3周内出现大量胸腔积液,说明疾病快速进展的可能性较高。此外,在非吸烟者中,单独免疫疗法不如化学疗法联合免疫疗法有效。因此,决定采用卡铂+培美曲塞+派姆单抗进行姑息治疗。
治疗2个周期后,患者出现持续性窦性心动过速,心率110-120 bpm。实验室检查:促甲状腺激素(TSH)0.1 mIU/L(参考值0.3-4.2 mIU/L),游离甲状腺素(FT4)1.7 ng/dL(参考值0.9-1.7 ng/dL),无法检测促甲状腺激素受体抗体(TRAb)。
5.甲状腺功能异常最可能的原因是什么?
疾病
B. 毒性甲状腺腺瘤
C. 放射性甲状腺炎
D. 副肿瘤性甲亢
E. 免疫疗法诱发的甲状腺炎
该疾病是普通人群中甲状腺功能亢进的主要原因。但TRAb水平低的患者基本排除本病。毒性甲状腺腺瘤也是甲亢的常见原因。虽然甲状腺超声可用于评估甲状腺结节的存在,但考虑到患者的临床背景,这种检查意义不大。
患者近期未接受放疗,可排除放射性甲状腺炎。
副肿瘤性甲亢少见,主要与生殖细胞肿瘤有关,与肺腺癌无关。此外,肺恶性肿瘤中的副肿瘤综合征在鳞状细胞和小细胞肺癌中更为常见。
在与派姆单抗相关的各种记录的免疫相关不良事件 (irAE) 中,甲状腺异常是最常见的。该患者的 TSH 下降发生在免疫治疗开始后。
咨询内分泌学家以考虑免疫疗法引起的甲状腺功能亢进。患者开始服用普萘洛尔 20 mg,tid,心率恢复正常。
3个周期的联合化疗后,进行了胸部CT扫描。结果显示,病情总体稳定,左侧胸腔积液明显好转。患者继续接受原治疗方案,计划在6个疗程后复查胸部CT。
参考:
1. SR,AP。48 岁,痛苦。Proc.2021;96(4):1041-1046.
2. JM、A、M、S.:超过 3,000。拱。2014;50(5):161-165.
3. D, S, J, K, R. of at 非细胞肺 .J .2012;7(10):1485-1489.
4.Mok TSK, Wu YL, I, et al., PD-L1-, 或 --cell 肺 (-041.0@>: a, open-,, 3. .2019;393() :1819-1830.
5. NH、BJ、S 等。IV 非细胞肺:ASCO 和 OH(CCO)。J Clin .2020;38(14):1608-1632.
6.-R,WT,-AC,等。的使用:a和meta-..2018;4(1.0@>:173-182.
免责声明: 本站关于疾病和药品的介绍仅供参考,实际治疗和用药方案请咨询专业医生和药师。

微信扫码◀
免费咨询电话