欢迎光临吉康旅!
没有什么特别的意思啊,这就是一种淋巴瘤,这个名称是WHO的淋巴造血组织肿瘤分类文件命名的。弥漫性大b细胞淋巴瘤是一组临床表现、形态学、免疫表型及分子生物学改变各异的淋巴瘤,是非霍奇金淋巴瘤最常见的亚型,占nhl的30%左右,各年龄段均可发病,好发于老年人,中位发病年龄为64岁,临床表现多样,临床过程呈侵袭性,误诊率高。 定义: dlbcl为弥漫性增生的肿瘤性大b淋巴样细胞,核的大小相当于正常吞噬细胞核或正常淋巴细胞的两倍。细胞学特点将在该淋巴瘤的各种变形中描述。 流行病学:dlbcl在西方国家占成人非霍奇金淋巴瘤30-40%,在发展中国家还要高些。 发病年龄的范围比较宽,平均60-70岁,但也可见于儿童;男性比女性稍多,在最近的10-20年间发病率逐渐增加。 发生部位: 可发生在结内和结外,原发结外的可高达40%,结外最常见的部位是胃肠道(胃和回盲部),其实可发生在结外任何部位,如皮肤、中枢神经、骨、睾丸、软组织、腮腺、肺、女性生殖道、肝、肾、脾和waldeyer环。原发于骨髓和/或累及到血液的情况罕见。某些形态学的变异型多见于特定的部位,如原发于骨的dlbcl常常呈多叶核细胞。 临床特点:典型的表现是病人出现结内或结外迅速长大的肿块,可伴有症状,随着病情的发展常常发生扩散。 病因: dlbcl的病因仍不清楚。通常是原发的,但也可是其他低侵袭性淋巴瘤发展和转化而来,如慢性淋巴细胞性白血病/小淋巴细胞性淋巴瘤(cll/sll)、滤泡性淋巴瘤(fl)、边缘带b细胞淋巴瘤、结节性淋巴细胞为主霍奇金淋巴瘤(nlphl)。潜在的免疫缺陷是肯定的危险因素。有免疫缺陷的较散发的dlbcl更常伴有eb病毒感染。 大体所见: 淋巴结结构大部或全部被均质鱼肉状的瘤组织所取代。偶尔病变只呈局灶性。可出现出血坏死。结外dlbcl常形成瘤块,伴有或不伴有纤维化。 形态学: 典型的表现是正常的淋巴结结构或结外组织被弥漫性的肿瘤组织取代。病变可以累及整个或部分淋巴结,也可以仅见于滤泡间区,但累及淋巴窦不常见。淋巴结周围组织常有浸润,可见宽的或窄的硬化性纤维条带。dlbcl是由转化的大淋巴样细胞组成。从细胞学上看,该瘤包括形态上不同的变异型。然而,在实际工作中要准确区分这些变异型有时还存在一定难度。除极少数病例外,免疫表型和遗传学参数都无助于区别形态学上的变异型。因此,病理医生可以选择dlbcl这一术语,也可选择特定的形态学变异型的名称。 大多数病例可确定为某种变异型,中心母细胞最为常见。文献中曾描述过可伴有黏液间质、原纤维基质、假玫瑰花环、梭形细胞、印介细胞、微绒毛突起、细胞间连接等的一些不常见的变异型。当淋巴瘤样肉芽肿病出现成片的恶性细胞时,表明已进展成了dlbcl的一种变异型。中等大细胞为主要细胞成分时,应注意排除髓外白血病和伯基特淋巴瘤的变异型。 预后及预测因素: dlbcl属于侵袭性淋巴瘤,但采用联合化疗有治愈的可能性。根据临床参数制定的国际预后指数对于结果的预测具有重要价值。肿瘤增殖率高,则预后较差。bcl2、p53阳性是预后不好的指标。虽然有研究显示免疫母细胞淋巴瘤较中心母细胞淋巴瘤预后略差,但另一些研究显示没有差别。也有研究提示bcl6异位的病例预后较好。还有报道指出生发中心细胞样的dlbcl的预后显著的好于活化细胞的dlbcl。
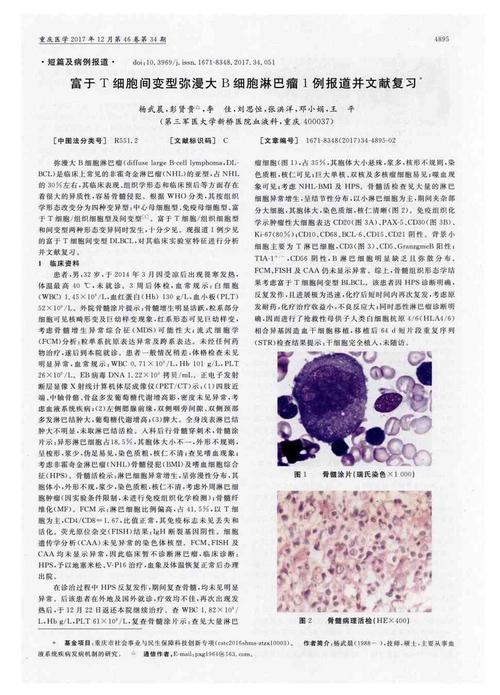
弥漫性大B细胞淋巴瘤是一组临床表现、形态学、免疫表型及分子生物学改变各异的淋巴瘤,是非霍奇金淋巴瘤最常见的亚型,占NHL的30%左右,各年龄段均可发病,好发于老年人,中位发病年龄为64岁,临床表现多样,临床过程呈侵袭性,误诊率高。
DLBCL为弥漫性增生的肿瘤性大B淋巴样细胞,核的大小相当于正常吞噬细胞核或正常淋巴细胞的两倍。细胞学特点将在该淋巴瘤的各种变形中描述。
流行病学:DLBCL在西方国家占成人非霍奇金淋巴瘤30-40%,在发展中国家还要高些。
发病年龄的范围比较宽,平均60-70岁,但也可见于儿童;男性比女性稍多,在最近的10-20年间发病率逐渐增加。
发生部位:
可发生在结内和结外,原发结外的可高达40%,结外最常见的部位是胃肠道(胃和回盲部),其实可发生在结外任何部位,如皮肤、中枢神经、骨、睾丸、软组织、腮腺、肺、女性生殖道、肝、肾、脾和Waldeyer环。原发于骨髓和/或累及到血液的情况罕见。某些形态学的变异型多见于特定的部位,如原发于骨的DLBCL常常呈多叶核细胞。
临床特点:典型的表现是病人出现结内或结外迅速长大的肿块,可伴有症状,随着病情的发展常常发生扩散。
DLBCL的病因仍不清楚。通常是原发的,但也可是其他低侵袭性淋巴瘤发展和转化而来,如慢性淋巴细胞性白血病/小淋巴细胞性淋巴瘤(CLL/SLL)、滤泡性淋巴瘤(FL)、边缘带B细胞淋巴瘤、结节性淋巴细胞为主霍奇金淋巴瘤(NLPHL)。潜在的免疫缺陷是肯定的危险因素。有免疫缺陷的较散发的DLBCL更常伴有EB病毒感染。
大体所见:
淋巴结结构大部或全部被均质鱼肉状的瘤组织所取代。偶尔病变只呈局灶性。可出现出血坏死。结外DLBCL常形成瘤块,伴有或不伴有纤维化。
形态学:
典型的表现是正常的淋巴结结构或结外组织被弥漫性的肿瘤组织取代。病变可以累及整个或部分淋巴结,也可以仅见于滤泡间区,但累及淋巴窦不常见。淋巴结周围组织常有浸润,可见宽的或窄的硬化性纤维条带。DLBCL是由转化的大淋巴样细胞组成。从细胞学上看,该瘤包括形态上不同的变异型。然而,在实际工作中要准确区分这些变异型有时还存在一定难度。除极少数病例外,免疫表型和遗传学参数都无助于区别形态学上的变异型。因此,病理医生可以选择DLBCL这一术语,也可选择特定的形态学变异型的名称。
大多数病例可确定为某种变异型,中心母细胞最为常见。文献中曾描述过可伴有黏液间质、原纤维基质、假玫瑰花环、梭形细胞、印介细胞、微绒毛突起、细胞间连接等的一些不常见的变异型。当淋巴瘤样肉芽肿病出现成片的恶性细胞时,表明已进展成了DLBCL的一种变异型。中等大细胞为主要细胞成分时,应注意排除髓外白血病和伯基特淋巴瘤的变异型。
预后及预测因素:
DLBCL属于侵袭性淋巴瘤,但采用联合化疗有治愈的可能性。根据临床参数制定的国际预后指数对于结果的预测具有重要价值。肿瘤增殖率高,则预后较差。BCL2、P53阳性是预后不好的指标。虽然有研究显示免疫母细胞淋巴瘤较中心母细胞淋巴瘤预后略差,但另一些研究显示没有差别。也有研究提示BCL6异位的病例预后较好。还有报道指出生发中心细胞样的DLBCL的预后显著的好于活化细胞的DLBCL。在WHO分类中,根据组织学形态改变将弥漫性大B细胞淋巴瘤分为中心母细胞型、免疫母细胞型、富于T细胞/组织细胞型以及间变型四种变异型,另外还有2类特殊少见的亚型:纵隔硬化性大B细胞淋巴瘤和血管内淋巴瘤。
中心母细胞型(centroblastic type)
既可以是单一形态的多核裂细胞组成的中心母细胞性淋巴瘤,也可以是包含中心母细胞样细胞和多核裂细胞混合形成的一种特征性多形态细胞的浸润。
肿瘤细胞从中等大小到大的淋巴细胞,卵圆形或圆形。泡状核,染色质细腻,2-4个核仁位于核膜下。胞浆少,嗜双色性或嗜碱性。
免疫母细胞型(Immunoblastic)
大于90%的肿瘤细胞为免疫母细胞。一个位于中心的核,少许嗜碱性的胞浆。有部分细胞成浆性分化。其临床与免疫表型有助于其与浆细胞骨髓瘤浆母分化型的髓外侵犯的鉴别。
富于T细胞/组织细胞型(T-cell / histiocyte rich)
大的肿瘤性B细胞少于10%,大多数细胞为反应性T细胞,组织细胞可有可无。这一类型的特征是孤立或成簇的大淋巴瘤细胞散在分布于许多小淋巴细胞(核小、圆形或稍大、不规则变长)当中。还可掺有组织细胞、上皮样细胞、嗜酸性粒细胞和浆细胞。富于内皮细胞的小静脉明显。
大的肿瘤性细胞可以是L&H细胞、中心母细胞、免疫母细胞或R-S细胞。表达B细胞标记,基因分析进一步证实B细胞的增生呈单克隆性。最近的研究结果提示肿瘤细胞可能起源于生发中心B细胞。
间变性大细胞型(anaplastic)
肿瘤细胞体积大,圆形、卵圆形、多边形,核多形性,似R-S细胞。可以似癌巢状生长或窦内生长。肿瘤细胞EMA有阳性表达,LCA可阴性。此型肿瘤无论是生物学还是临床表现都不同于间变性大细胞性T细胞淋巴瘤。在WHO分类中,根据组织学形态改变将弥漫性大B细胞淋巴瘤分为中心母细胞型、免疫母细胞型、富于T细胞/组织细胞型以及间变型四种变异型,另外还有2类特殊少见的亚型:纵隔硬化性大B细胞淋巴瘤和血管内淋巴瘤。
中心母细胞型(centroblastic type)
既可以是单一形态的多核裂细胞组成的中心母细胞性淋巴瘤,也可以是包含中心母细胞样细胞和多核裂细胞混合形成的一种特征性多形态细胞的浸润。
肿瘤细胞从中等大小到大的淋巴细胞,卵圆形或圆形。泡状核,染色质细腻,2-4个核仁位于核膜下。胞浆少,嗜双色性或嗜碱性。
免疫母细胞型(Immunoblastic)
大于90%的肿瘤细胞为免疫母细胞。一个位于中心的核,少许嗜碱性的胞浆。有部分细胞成浆性分化。其临床与免疫表型有助于其与浆细胞骨髓瘤浆母分化型的髓外侵犯的鉴别。
富于T细胞/组织细胞型(T-cell / histiocyte rich)
大的肿瘤性B细胞少于10%,大多数细胞为反应性T细胞,组织细胞可有可无。这一类型的特征是孤立或成簇的大淋巴瘤细胞散在分布于许多小淋巴细胞(核小、圆形或稍大、不规则变长)当中。还可掺有组织细胞、上皮样细胞、嗜酸性粒细胞和浆细胞。富于内皮细胞的小静脉明显。
大的肿瘤性细胞可以是L&H细胞、中心母细胞、免疫母细胞或R-S细胞。表达B细胞标记,基因分析进一步证实B细胞的增生呈单克隆性。最近的研究结果提示肿瘤细胞可能起源于生发中心B细胞。
间变性大细胞型(anaplastic)
肿瘤细胞体积大,圆形、卵圆形、多边形,核多形性,似R-S细胞。可以似癌巢状生长或窦内生长。肿瘤细胞EMA有阳性表达,LCA可阴性。此型肿瘤无论是生物学还是临床表现都不同于间变性大细胞性T细胞淋巴瘤。你病理科医师?还是应付考试?我学影像的,不知道【弥漫大B细胞淋巴瘤的临床病理特点是什么】?
病因与发病机制
弥漫性大B细胞淋巴瘤发病原因目前尚不清楚。通常是原发性的,但也可由低度恶性淋巴瘤(如滤泡性淋巴瘤、慢性淋巴细胞性白血病/小淋巴细胞淋巴瘤,边缘区B细胞淋巴瘤、霍奇金淋巴瘤之结节型淋巴细胞为主型)进展或转化而来,有一些病例发生于一组自身免疫性疾病或免疫缺陷的基础之上
病理组织学:
典型的DLBCL,弥漫性增生的肿瘤细胞增生取材受累的淋巴结或结外部位的正常结构。淋巴结的受累可为完全性、部分性、滤泡内、窦样或几种形式混合。结外软组织及血管浸润常见,可观察到广泛或清晰的硬化带(一些病例伴有明显的硬化,形成分隔结节或“印度兵”排列(Indian file)现象)。
肿瘤细胞为大的转化淋巴细胞,体积在不同的病例或同一病例中可有很大不同,核大于反应性组织细胞的核。但在一些病例中,核中等大小,造成与Burkitt(伯基特)样淋巴瘤鉴别困难。核呈圆形、锯齿状或不规则折叠,染色质空泡状或粗颗粒状,常有核仁,大小不等、嗜碱或嗜酸性、一个或多个。
胞浆中等量或丰富,可透明、淡染或嗜双色。一些病例中的瘤细胞呈浆细胞样:嗜碱性、嗜派洛宁,伴有淡染的核周高尔基空晕。可有嗜碱性胞浆碎片,与炎症反应中的“浆细胞小体”不易区分。可见类似于R-S细胞的多叶核细胞或奇异细胞。核分裂像易见。从细胞学的角度,肿瘤细胞形态多样,可进一步进行形态学分类,但各亚型之间免疫表型以及基因学特征无明显差异。因此诊断时既可使用统一的弥漫性大B细胞淋巴瘤亦可采用形态学分类命名。
弥漫型大B细胞淋巴瘤:由Kiel分类的中心母细胞性(无核裂细胞性),B免疫母细胞性和间变性大B细胞淋巴瘤组成。镜下:可见相对单一形态的大细胞的弥漫性排列。细胞形态多样,可以类似中心母细胞、免疫母细胞,也可有间变性的多核瘤细胞。
形态学上瘤组织表现为淋巴结结构破坏,肿瘤细胞呈片状或结节状生长,瘤细胞弥漫排列,染色质粗颗粒状。临床上以中老年为主,男多于女,有发热、消瘦、淋巴结肿大等,预后较差
免责声明: 本站关于疾病和药品的介绍仅供参考,实际治疗和用药方案请咨询专业医生和药师。

微信扫码◀
免费咨询电话